бронхиальная астма чем она опасна
В какой мере опасна бронхиальная астма?
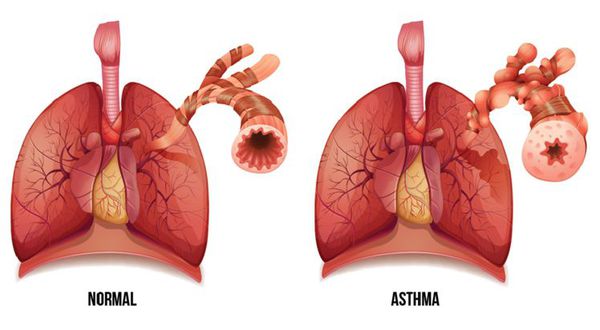
Бронхиальная астма – это заболевание дыхательных путей, носящее хронический характер. Болезнь очень распространённая, особенно в развитых странах. Возникает оно вследствие многих факторов, приводящих к сужению просвета бронхов, в результате чего человек начинает испытывать приступы удушья. При астме наблюдается постоянный воспалительный процесс бронхов, возникающий обычно на аллергической основе. Ее развитие сопровождается кашлем, приступами удушья и сиплым голосом. Протекает болезнь приступами, которые могут длиться достаточно продолжительное время.
Основные причины возникновения
До сегодняшнего дня астма считается до конца не изученной болезнью. Для проявления приступа заболевания предполагается возникновение раздражителя, который провоцирует заболевание. Для различных людей раздражители могут быть разными.
Наиболее распространённые из них:
При воспаленных бронхах раздражители действуют особо остро, что впоследствии приводит к развитию заболевания.
Основной все же причиной ученые считают нарушение генетики человека. Неправильно сформированные гены приводят к нарушению обменных процессов на клеточном уровне. В результате чего ослабевает иммунитет человека, что приводит к восприятию различных видов аллергенов.
Симптомы болезни
Симптомы бронхиальной астмы могут развиваться постепенно, поэтому в основном человек не обращает на них должного внимания вплоть до появления первого приступа удушья.
Основными симптомами являются:
Острое обострение симптомов проявляется обычно в ночное и утреннее время. При внезапном приступе бронхиальной астмы с дальнейшим ухудшением состояния больного нужно безотлагательно вызвать скорую помощь или обратиться к врачу.
Диагностика
Иногда диагноз необходимо установить в считанные секунды, если больной поступает к врачу с острым приступом удушья. В таких случаях все будет зависеть от квалификации специалиста и внятных ответов пациента на наводящие вопросы. Особое значение в таких ситуациях имеет наличие аллергической реакции больного на различные медикаментозные препараты. После устранения приступа пациенту назначается комплексное обследование грудной клетки, электрокардиография, исследование мокроты, спирографическое исследование легочных функций. В мировой практике диагностируется заболевание астма, если у больного наблюдались три приступа удушья или три приступа сухого не проходящего кашля на протяжении длительного времени.
Лечение бронхиальной астмы
Современная медицина способна диагностировать и лечить бронхиальную астму с помощью медикаментозных препаратов и физиотерапевтических процедур. Обострения астмы носят периодичный характер, а воспалительный процесс бронхов остается навсегда. Из этого следует, что астма является неизлечимой болезнью, однако держать на контроле ее нужно постоянно.
Для этого врач выписывает препараты контролирующие, для приема каждый день, и симптоматические, которые нужно принимать во время очередного приступа. Важно понимать, что при правильном лечении приступы могут совсем не беспокоить больного, однако лечение ни в коем случае прекращать нельзя, иначе это может спровоцировать возобновление их в ухудшенной форме.
Лечение должно происходить сугубо под наблюдением врача, который при необходимости будет корректировать, добавляя или отменяя препараты. В итоге будет сформирована оптимальная форма лечения.
Чем опасна бронхиальная астма и можно ли ее вылечить
Ведущие пульмонологи России ответили на самые острые вопросы о диагностике и лечении бронхиальной астмы.
По последним оценкам ВОЗ, за 2016 год в мире было зафиксировано 383 000 случаев смерти, вызванных этой болезнью.
Каковы факторы риска развития болезни? Почему страдающих этим недугом с каждым годом становится все больше? На эти и другие актуальные вопросы ответили ведущие пульмонологи страны в рамках пресс-конференции, которая состоялась в Краснодаре 31 августа.
Самой большой проблемой специалисты называют тот факт, что многие случаи заболевания бронхиальной астмой попросту не диагностированы, а нуждающиеся в лечении люди его не получают.
Специалист отметил, что данные о количестве людей страдающих бронхиальной астмой порой сильно разнятся и объяснил, почему так происходит.
Такая ситуация, конечно, складывается не только с астмой, но и с многими другими болезнями. Сколько людей чувствуют, что что-то не так, но не обращаются за помощью к врачу? Кто-то начинает лечиться самостоятельно, другие считают, что если подождать немного, то «все само пройдет».
К сожалению, на сегодняшний день не существует средства, которое полностью избавило бы от астмы. Правда, если болезнь началась в детстве, с годами симптомы могут исчезнуть. Однако надеяться на чудо не стоит – зачастую, потом они возвращаются снова. Впрочем, болезнь можно держать под контролем.
Говорил эксперт и о проблемах лечения. Препаратов, которые способны помочь взять под контроль опасный недуг, множество. Терапия очень эффективна. Однако только 23% пациентов в РФ достигают полного контроля над заболеванием. А ведь людей с запущенными стадиями болезни в стране не так уж много.
«Здоровые легкие» Кубани
В этом году стартовала программа «Здоровые легкие» по профилактике и борьбе с бронхиальной астмой.
Первыми ее участниками стали Санкт-Петербург и Москва. До конца года Российское респираторное общество планирует включить в программу еще восемь городов, среди которых Краснодар, Красногорск, Нижний Новгород, Новосибирск, Воронеж, Ростов-на-Дону, Самара и Челябинск.
Кроме того, программа должна помочь повысить уровень грамотности врачей-терапевтов, аллергологов и пульмонологов.
По данным министерства здравоохранения Краснодарского края, сегодня в регионе свыше 30 тысяч человек страдают бронхиальной астмой, 7,5 тысяч из них – дети.
На Кубани, где треть населения страдает аллергией на пыльцу – поллинозом, ежегодно появляется еще 2-3 тысячи больных.
Кроме того, как отметила пульмонолог, практически каждый пациент, страдающий астмой, у нас в регионе может бесплатно получать все необходимые лекарства.
Так что здоровье кубанцев в их руках. Стоит помнить, чем раньше заболевание диагностируют, тем больше шансов на хорошие результаты его лечения.
Бронхиальная астма (БА) – хроническое воспалительное заболевание дыхательных путей, обязательным механизмом которого является гиперреактивность бронхов и обратимая бронхиальная обструкция, обусловленная острым бронхоспазмом, отеком стенок бронхов, формированием слизистых пробок с последующей перестройкой стенок бронхов.
Предрасполагающим фактором БА является аллергия.
В последние десятилетия проблема БА становится одной из наиболее актуальных в медицине по целому ряду причин:
Причины возникновения
Наряду с медицинскими факторами этой тревожной статистики (наследственность, наличие хронических бактериальных и вирусных инфекций, паразитарные инвазии, нарушение функций иммунной системы, курение, неправильное питание, бесконтрольный прием множества лекарственных препаратов) и объективными (плохая экология), значительную роль играет поздняя диагностика и неадекватная терапия. Причин последних множество, как со стороны медицины, так и со стороны пациентов.
Медицинские и социальные аспекты:
Со стороны пациентов:
Как видите, вина врачей и пациентов по многим пунктам совпадает.
БА может возникнуть в любом возрасте, чаще всего после перенесенной инфекции дыхательных путей. В большинстве случаев развитию приступов удушья в течение нескольких лет предшествует аллергический ринит, конъюнктивит, непродуктивный кашель. Частота приступов зависит от тяжести заболевания, но хочется особенно подчеркнуть, что БА любой степени тяжести требует обследования и лечения. Как всякое хроническое заболевание, БА требует адекватного лечения в период обострения и профилактики в период ремиссии.
Медицинские стандарты диагностики и лечения больных бронхиальной астмой.
Обследование:
1. Обязательные лабораторные исследования:
2. Дополнительные лабораторные исследования:
3. Аллергологическое обследование обязательное:
4. Аллергологическое обследование дополнительное:
5. Обязательные инструментальные исследования:
6. Дополнительные инструментальные исследования:
7. Обязательные консультации специалистов:
Исследования последних лет подтвердили неоспоримую связь тяжелого течения бронхиальной астмы и наличия хронических, часторецидивирующих инфекционно-воспалительных заболеваний, вялотекущих, трудно поддающихся лечению, вызванных внутриклеточными микроорганизмами(хламидии, микоплазмы), вирусами (цитомегаловирус, вирус Эпштейн-Барра, герпесвирус), бактериями, грибками, гельминтами. В связи с необходимостью санации очагов хронической инфекции и коррекции иммунного статуса (при наличии клинических признаков нарушения иммунитета), необходимо:
Основные принципы лечения бронхиальной астмы
1. Прекращение или уменьшение контакта с аллергенами: воздухоочистители, кондиционеры, увлажнители воздуха, борьба с пылевыми клещами, тараканами, специальные чехлы для постельных принадлежностей, отказ от ковров, содержания домашних животных, гипоаллергенная диета и прочие мероприятия.
2. Медикаментозная терапия: определяется степенью тяжести заболевания, назначается с учетом осложнений основного заболевания и наличием сопутствующей патологии.
Курсы лечения могут быть:
Подбор аллергенов и курс лечения определяется только врачом аллергологом и осуществляется в медицинском учреждении. Аллергены (или смесь 2-3 аллергенов) вводятся в виде подкожных инъекций или подъязычно в каплях (для детей) в микродозах, по стандартным или индивидуальным схемам, с нарастанием дозы и концентрации аллергенов.
Ожидаемые эффекты от проведения иммунотерапии:
Вероятность получения положительного эффекта возрастает, если:
Роль пациента в лечении БА
Сегодня у нас есть для этого все возможности. И все же главное: успех в лечении бронхиальной астмы – в долгосрочном, доверительном и эффективном союзе врача и пациента.
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
Генетические причины
К другим предрасполагающим факторам относятся:
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
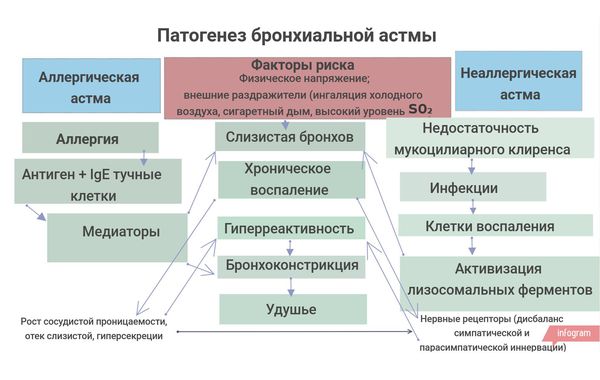
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
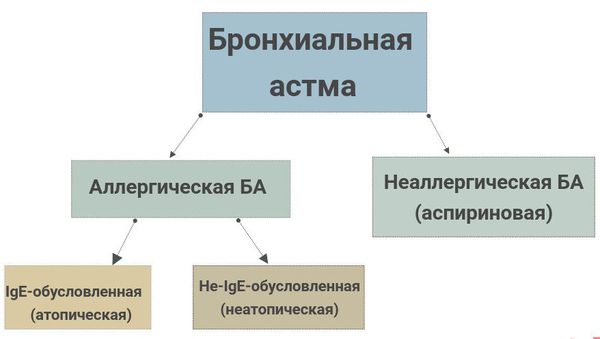
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
Препараты для купирования приступов следующие:
К препаратам для поддерживающей терапии бронхиальной астмы относят:
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
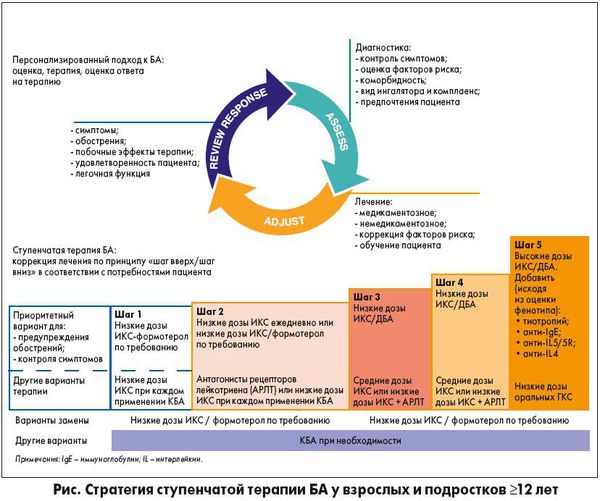
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов ( ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
Вторичная профилактика включает:
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».
Чем опасна бронхиальная астма?
Бронхиальная астма – это патологическое состояние дыхательных путей воспалительного характера, сопровождающееся обструктивным синдромом. Само название в полной мере отражает присущую ему симптоматику. В переводе с древнегреческого «астма» означает «одышка» или «затрудненное дыхание».
Внешне бронхиальная астма проявляется эпизодическими признаками удушья разной временной продолжительности, обостряющимися под воздействием внешних раздражителей. По данным ВОЗ, число людей в мире, страдающих этим заболеванием, превышает 235 000 000 человек. В зависимости от степени тяжести течения заболевания подбирается длительное комплексное лечение, способное купировать хронические приступы частично или полностью.
Классификация
По происхождению бронхиальную астму делят на:
По тяжести протекания выделяют:
Этиология
Это многофакторное заболевание может быть спровоцировано как внешними, так и внутренними обстоятельствами. Чаще бывает приобретенной, чем наследственной. Причины бронхиальной астмы индивидуальны для каждого случая.
Неблагоприятная экология.
Научно доказано, что загрязненный воздух оказывает губительное влияние на организм, в несколько раз превосходящее по вредности курение. Люди, проживающие в непосредственной близости от промзон, автомагистралей, а также в странах с влажным климатом, более подвержены риску заболевания астмой.
Работа на вредных производствах.
Работники химической промышленности, строители (в особенности, маляры-штукатуры) и парикмахеры большую часть рабочего дня находятся в непосредственном контакте с ядовитыми летучими или сыпучими веществами. Их систематическое вдыхание приводит к развитию бронхиальной астмы. Не являются исключением сотрудники малогабаритных и плохо вентилируемых помещений.
Пыль.
Обычная пыль может выступать в качестве сильного аллергена, провоцирующего астму. В ее скоплениях содержатся отмершие частицы кожи, шерсть, пылевые клещи и пыльца, которые при вдыхании раздражают бронхи, вызывая астматический кашель.
Курение.
Никотинозависимые люди в большей степени подвержены риску развития бронхиальной астмы, поскольку ядовитые смолы оказывают отравляющее действие не только на органы дыхания, но и на весь организм в целом. Пагубная привычка может также стать причиной развития хронического кашля курильщика или смертельно опасных заболеваний (например, рака).
Длительное течение заболеваний дыхательных путей.
Болезни дыхательных органов (в т.ч. инфекционной природы) нарушают работу организма. Поражения воспалительного характера разрушают слизистые оболочки трахеи и бронхов, провоцируя осложнения и хроническое течение таких болезней как трахеит, бронхит или пневмония, которые обостряются на фоне бронхиальной астмы.
Наследственный фактор.
Если один из родителей страдает бронхиальной астмой, риск передачи заболевания ребенку составляет около 30%. Вероятность возрастает до 70%, если болезнь выявлена у обоих. Патология не обязательно проявится сразу после рождения, она может находиться в спящем состоянии длительное время.
Плохой иммунитет и недостаток витаминов B1 и D.
Сниженный порог сопротивляемости вирусам различной природы также может стать причиной заболевания бронхиальной астмой. Ослабленный иммунитет более восприимчив к инфекциям и аллергенам извне.
Противовоспалительные медикаменты.
Нестероидные лекарственные препараты, оказывающие противовоспалительное действие, также могут вызывать данное заболевание. В частности к ним относится «Аспирин» и другие медикаменты, применяемые для обезболивания («Ибупрофен», «Кетанов» и др.).
Помимо перечисленных факторов, астматические проявления могут быть вызваны вредным несбалансированным питанием и регулярными стрессами. Своевременная диагностика бронхиальной астмы поможет предотвратить риск развития необратимых патологий внутренних органов.
Возникновение, течение и исход заболевания
Ключевым фактором развития бронхиальной астмы является повышенная активность бронхиального дерева, которая вызвана нарушением вегетативной регуляции тонуса мышц стенок бронхиального древа в совокупности с воздействием воспалительных факторов. Все это приводит к периодической обратимой обструкции бронхов, которая проявляется повышением сопротивления дыхательных путей, перерастяжением легких, гипоксемией, вызванной очаговой недостаточной вентиляцией и несоответствием между вентиляцией и перфузией легких, чрезмерной вентиляцией.
Обструкция усиливается на выдохе, потому что при этом происходит динамическое сужение дыхательных путей. Из-за обструкции часть воздуха при выдохе остается в альвеолах, что приводит к перерастяжению легких и удлиненному выдоху. Избыточное сопротивление дыхательных путей приводит к задействованию вспомогательных мышц и появлению одышки. В патологический процесс могут быть вовлечены крупные и мелкие бронхи.
Вследствие обструкции снижается вентиляция дыхательных путей. В норме снижается перфузия участков со сниженной вентиляцией, но при астме это происходит не всегда, нарушается баланс вентиляции и перфузии. При легких и среднетяжелых формах развивается гипервентиляция, а в тяжелых формах заболевания – гиповентиляция.
Клинические проявления
Первые признаки астмы во многом идентичны клинической картине бронхита, сезонной аллергии, вегето-сосудистой дистонии и другим заболеваниям дыхательных путей.
Заболевание характеризуется:
Даже если симптоматика болезни носит эпизодический характер и присутствует лишь частично, стоит пройти медицинское обследование. Это необходимо во избежание перехода заболевания в хроническую форму с развитием необратимых последствий бронхиальной астмы.
Основными симптомами бронхиальной астмы выступают:
Симптомы бронхиальной астмы имеют свойство усиливаться в утреннее и вечернее время, а также могут усугубляться при тяжелом течении заболевания.
Хроническую форму астмы могут дополнять:
Степень выраженности зависит от этиологических факторов, провоцирующих развитие патологии.
Особенности протекания при беременности
У женщин с бронхиальной астмой при беременности происходят сдвиги в иммунной системе, которые сказываются не только на течении болезни, но и в течении самой беременности. Патология обычно наблюдается до беременности, но может появиться и во время беременности. У одних женщин приступы астмы появляются на начальных сроках беременности, а у других – во второй половине. Астма, которая развилась в начале беременности, как и ранний токсикоз, может пройти к середине 2-го триместра. В таких случаях прогноз для матери и ребенка положительный.
После родов течение бронхиальной астмы улучшается в 25% случаев, у 50% женщин состояние остается прежним и у 25% наблюдается ухудшение. У больных бронхиальной астмой чаще развивается ранний токсикоз, выше шанс прерывания беременности, нарушения родовой деятельности, быстрых и стремительных родов. Болезнь матери может отразиться и на состоянии ребенка. У 5% детей астма развивается в первый год жизни, у 58% детей – в последующие годы.
Особенности течения у детей
Бронхиальная астма – это актуальная проблема в педиатрии. Начавшееся в детском возрасте заболевание, часто продолжается во взрослой жизни, ухудшая качество жизни, а также может стать причиной инвалидности и других осложнений.
Симптоматика бронхиальной астмы у детей зависит от возраста (особенно у детей до 5 лет). Часто эти дети стоят на учете с диагнозом обструктивный бронхит или обструктивный синдром при ОРВИ. Сложность диагностики у детей до 5 лет обусловлена невозможностью проведения ряда диагностических мероприятий (диагностических проб, пикфлоуметрии, оценки функции внешнего дыхания). Доказана роль частых вирусных поражений в развитии астмы в детском возрасте.
Какие могут быть осложнения при бронхиальной астме?
При неправильном диагностировании и лечении, заболевание чревато серьезными осложнениями бронхиальной астмы с острой симптоматикой. К ним относятся:
Диагностика
Чтобы дифференцировать бронхиальную астму от других заболеваний со схожей симптоматикой (хроническая обструктивная болезнь легких или ХОБЛ) и определить форму ее течения, необходим комплексный анализ клинической картины. К мероприятиям по диагностике бронхиальной астмы относятся:
Только после выполнения всех диагностических процедур врач назначает адекватное лечение бронхиальной астмы. Пугающие приступы удушья вызывают страх смерти, поэтому некоторым пациентам может потребоваться помощь психотерапевта.
Лечение
Под лечением бронхиальной астмы следует понимать курсовую терапию, включающую:
Комплекс мероприятий поможет купировать приступы и значительно повысить уровень жизни пациента.
Во время и после лечения рекомендуется:
Выполнение этих несложных мер поможет предупредить возможные осложнения.
Профилактика
Профилактика бронхиальной астмы предполагает:
Для предупреждения обострений бронхиальной астмы, следует:
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.