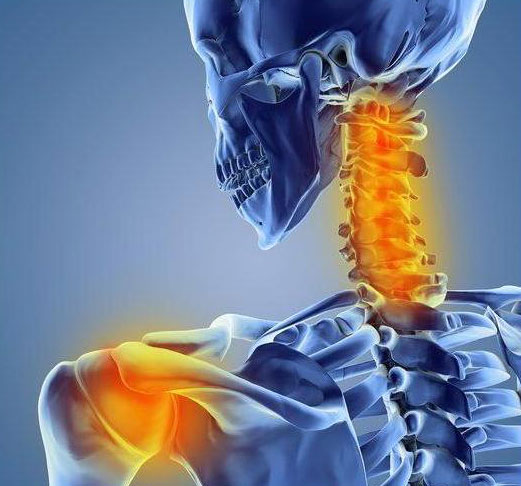
брахиалгия справа что это
Цервикобрахиалгия: симптомы и лечение
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Это заболевание чаще всего встречается у молодых и среднего возраста пациентов, становясь одной из основных причин частичной потери трудоспособности, снижения качества жизни и ограничения функции двигательной активности. Такие симптомы могут проявиться и при отсутствии явных патологических изменений в позвоночнике, как последствие растяжения мышц или связок.
Основные симптомы цервикобрахиалгии
Характер боли простреливающий, ноющий, тянущий и пульсирующий. Повороты и наклоны головы могут вызвать приступ острой боли, физическое напряжение в пораженных зонах, кашель, иногда просто невозможно повернуть голову без поворота корпуса. После поворота в сторону онемение и боль возникают в руках и пальцах, может проявляться слабость в руках, боль в затылке и плечах.
Значительная продолжительность симптомов цервикобрахиалгии может свидетельствовать о хронических заболеваниях позвоночника, например, остеохондроз, спондилез. Они вызывают деформации межпозвонковых дисков и позвонков, что ведет к протрузиям и грыжам.
Для постановки диагноза цервикобрахиалгия и определения ее причин нужна консультация невропатолога и исследование МРТ. Частичное представление о ее причинах может дать и рентген, если источником заболевания стали проблемы с костными структурами.
Лечение цервикобрахиалгии
Острые приступы цервикобрахиалгии снимаются лекарственными препаратами по назначению невролога. В основном это анальгетики, миорелаксанты и нестероидные противовоспалительные препараты. Проводится также кратковременная иммобилизация шеи с помощью корсета-воротника, особенно на ночь, рекомендован покой и ограничение двигательной активности.
Хроническую цервикобрахиалгию лечат физиотерапевтическими методами:
В тех случаях, когда консервативные методы лечения цервикобрахиалгии не помогают или заболевание может привести к необратимым последствиям, используется оперативное лечение.
Цервикобрахиалгия (боль в шее с иррадиацией в руку)
Цервикобрахиалгия (боль в шее с иррадиацией в руку)
Причины
Наиболее частой причиной болей в плече и шее являются повреждения мягких тканей, включая мышцы, связки, сухожилия. Такие повреждения могут быть при хлыстовой травме или других травмах. При дегенеративном артрите в шейном отделе позвоночника может происходить компрессия корешков и появление болей в шее с иррадиацией в плечо и руку. При дегенеративных изменениях в межпозвонковых дисках может быть локальная боль или иррадиирущая боль при грыжах диска, когда происходит компрессия корешка грыжей диска. Боль в шее и плече может быть также обусловлена различными патологиями спинного мозга легких сердца, а иногда даже при заболеваниях органов брюшной полости.
Например, при таких состояниях как:
Симптомы
Боль чаще всего бывает острой, но также может быть тупой или с ощущением жжения покалывания или прохождения электрического тока. Боль может приводить к скованности в шее или плече и снижению объема движений. Кроме того, возможно также будет головная боль. Особенность симптомов имеет значение для врача, так как позволяет выяснить причину болевого синдрома.
Слабость может быть связана с сильной болью при движении в мышцах или костях. Кроме того, повреждения могут затронуть также нервы и поэтому необходимо дифференцировать истинную слабость (мышечную или нервную) от редуцированной слабости, связанной с болью или воспалением.
Онемение. Если есть компрессия (ушиб, травма) нервов может нарушиться чувствительность. Кроме онемения могут быть ощущения покалывания или ощущения «отлежания».
Похолодание. Похолодание рук или кистей может свидетельствовать о возможном повреждении вен или артерий. Такой симптом, как правило, свидетельствует о недостаточном кровообращении конечности.
Изменение цвета. Посинение и побледнение руки или плеча могут быть также признаком повреждения вен или артерий. Покраснение может быть признаком наличия инфекции или воспаления.
Отечность. Отек может быть как генерализированным на всю руку, так и локальным в области проблемных структур (например, зона перелома или воспаленная бурса). Мышечный спазм или уплотнение могут симулировать отечность. Дислокация или деформация также могут вызвать отечность.
Деформация может быть при переломе или дислокации. Разрывы сухожилий могут приводить к ненормальному положению костных структур.
При наличии таких симптомов, как нарастающая боль, слабость, похолодание конечности, деформация, повышение температуры или появлении таких симптомов, как головокружение, нарушение дыхания или резкое онемение или слабость необходимо срочно обратиться за медицинской помощью.
Диагностика
В большинстве случаев диагноз может быть выставлен на основании истории заболевания и физикального обследования. Тем не менее, инструментальные методы обследования назначаются в случаях необходимости верифицировать диагноз, в зависимости от характера травмы, локализации боли и других симптомов.
Рентгенография назначается при наличии болезненности при пальпации костных тканей позвоночника или плеча, наличия травмы в анамнезе, наличия деформации или при подозрении на проблемы в легких или сердца.
Анализы крови назначаются при наличии болей в грудной клетке укорочении дыхания и в тех случаях, когда врач подозревает наличие воспалительных заболеваний.
КТ. Компьютерная томография назначается, когда необходима большая детализация изменения в тканях или при наличии подозрений на заболевания органов грудной клетки.
МРТ. Как правило, МРТ назначается только в тех случаях, когда необходимо дифференцировать различные состояния.
Лечение
Лечение болей в шее с иррадиацией в плечо и руку зависит от причины, явившейся источником болей. При небольших повреждениях лечение может быть на дому. Если же источник болей не известен или симптомы могут быть признаком серьезного заболевания, то в таком случае необходимо обратиться за медицинской помощью.
Покой. Необходимо уменьшить нагрузку на поврежденную область на 2-3 дня, а потом можно постепенно начинать лечебные упражнения.
Холод. Применение холодных компрессов на поврежденную область в течение 15-20 минут несколько раз в день.
Иммобилизация проводится с помощью ортеза гипса или шины. Необходимо соблюдать все рекомендации врача, особенно когда есть необходимость в длительной иммобилизации.
Медикаментозное лечение. Анальгетики и препараты НПВС могут назначаться при болях в шее и плече в течение нескольких дней.
Хирургические методы показаны только при наличии четких клинических показаний.
Профилактика и прогноз
Для того чтобы предотвратить повреждения, необходимо четко оценивать возможные риски при выполнении определенных видов работ или занятий спортом. Правильная техника выполнения физических упражнений позволяет также избежать повреждений. При выполнении новых движений (упражнений) необходимо оценивать риск возможных повреждений.
Как правило, при небольших повреждениях, например при растяжении происходит достаточно быстрое выздоровление. В других случаях, когда причинами болей в шее и плече являются более серьезные состояния, длительность лечения может быть различной и восстановление может занять различные промежутки времени.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Брахиалгии, Эпикондилоз, Синдром плечо-кисть
Брахиалгии, Эпикондилоз, Синдром плечо-кисть
О болях в руке (брахиалгиях) можно говорить при плечелопаточном периартрозе и эпикондилозе (дистрофическая форма брахиалгии), при синдромах передней лестничной, малой грудной мышцы и синдроме плечо-кисть (сосудисто-невральная форма брахиалгии), при компрессионно-корешковых синдромах (компрессивно-корешковая форма брахиалгии), ирритации из позвоночно-двигательного сегмента (склеротомная форма брахиальгии). Однако целесообразно выставлять в диагноз сам синдром, а не форму брахиалгии. Это и конкретнее, и информативнее для лечения. О брахиалгии же следует говорить тогда, когда в руке имеются и боль, и дистрофические нарушения, но выделить оформленный синдром не удается. Таким образом, вертеброгенный рефлекторный синдром брахиалгии диагностируется при отсутствии других конкретных компрессионных или рефлекторных симптомокомплексов остеохондроза.
Термин этот подчеркивает также, что речь идет не о радикуалгии, не о невралгии, а о болевом синдроме в области руки, который нельзя связать с поражением каких-либо отдельных корешков или нервов. Речь идет о сопровождающихся болью и болезненностью изменениях в самих тканях руки. хотя первоначальным источником их является шейная область, то есть вертебральный очаг. Многие формы брахиалгии, связанные с шейным дистрофическим процессом позвоночника, могут возникать и независимо от него под влиянием местного макро- и микротравмирования.
Эпикондилоз
Порой патологические импульсы нацеливаются на зоны надмыщелков плеча. При здоровых тканях этой зоны дистрофический периферический процесс может и не реализоваться в этой зоне. И тем не менее в практике лечения шейных вертеброгенных синдромов он встречается довольно часто, так как в зоне наружного надмыщелка плеча имеются относительно ранимые костно-фиброзные ткани. Они являются и брадитрофными, и весьма и весьма перегружаемыми, особенно при повторных рывковых движениях про- и супинации. Трофика быстрее нарушается в месте прикрепления к костным выступам. Конечно, они наиболее ранимы.
Симптом Велша: одновременное разгибание и супинация предплечий на больной стороне отстает. При динамометрии с больной стороны выявляется слабость. Усиливается боль при заведении руки за поясницу.
Итак, эпикондилоз при шейной вертеброгенной патологии является частью широкого круга нейродистрофических явлений в местах прикрепления фиброзных тканей к костным выступам. Явления эти возникают под влиянием импульсов из пораженного позвоночника или (реже) других поражений близлежащих тканей. Формирование того или иного патологического синдрома обусловлено фоновым состоянием периферии, где был предуготован субстрат. А это создается местными микро- и макротравмами, проприоимпульсами при рывковых движениях и при перенапряжении. Опыт спортивной медицины указывает с несомненностью на значение соответствующих перегрузок («теннисный локоть», «эпикондилоз фехтовальщиков»). Все перегрузки протекают бессимптомно, пока в данном доминантном очаге не наступает «притягивание» патологических импульсов из измененных рецепторов позвоночника.
Синдром плечо-кисть
Синдром плечо-кисть также возникает рефлекторно. Он обусловлен патологической импульсацией из очагов самой различной локализации:
при травме различных тканей руки, опухоли Панкоста, травме шейных позвонков или плечевого сплетения, опоясывающем лишае, инфаркте миокарда, поражении легких и плевры, при церебральной гемиплегии, тромбофлебите вен руки и при диффузном васкулите, фурункулезе и дерматите, нагнаивающемся паникулитс.
Важным условием возникновения синдрома плечо-кисть является вовлечение шейных симпатических образований, в частности симпатического ствола. Однако поражение одного симпатического ствола дает совсем иную клиническую картину. Специфика синдрома плечо-кисть обусловлена сочетанием ряда факторов, приводящих к поражению кисти и плеча. Это, во-первых, факторы вызывающие, среди них первое место занимают вертебральные патологические очаги. Во-вторых, факторы, реализующие травмы, переломы, то есть факторы, это обусловливающие нейродистрофические и нейрососудистые изменения в плече и кисти, в их симпатических периартикулярных сплетениях. Это, в-третьих, факторы способствующие (общецеребральные, общевегетативные, которые ведут к существованию специфических рефлекторных процессов).
До сих пор речь шла о синдромах, которые обусловлены основным очагом патологической импульсации, происходящей из пораженного отдела позвоночника: этот первичный очаг генерации импульсов является основной причиной рефлекторных нейрососудистых, нейродистрофических и мышечно-тонических реакций.
Брахиалгии
Разнообразие причин, вызывающих болевые ощущения в верхней конечности, предопределяет сложность их диагностики и лечения. Главная особенность брахиалгического синдрома в целом заключается в том, что он в большинстве случаев клинически неотделим от алгических синдромов в шее и плече. Это может быть обусловлено несколькими причинами. Прежде всего, эти болевые феномены могут быть проявлениями одного заболевания. В иных случаях патологический процесс (в частности, в области шеи) часто ведет к формированию болевых и других проявлений в области плеча и верхней конечности. Брахиалгию в целом может вызвать процесс, локализованный в любой точке – от спинного мозга до дистальных отделов конечностей.
Голова, шея, плечевые суставы и верхние конечности весьма подвижны и являются составными элементами сложноорганизованной согласованной системы, обеспечивающей разнообразные формы моторной деятельности. Патологические процессы, связанные с каждой из ее составляющих, вызывают участие и клиническое звучание соответственно других. Возможно, с этим обстоятельством связан тот факт, что среди всех форм регионарных мышечных болей шейно-плечевая локализация является самой распространенной в популяции (30,3%).
Другой особенностью болевых синдромов в верхней конечности является частое сопровождение боли разнообразными вегетативными, сосудистыми и трофическими нарушениями. Это связано с некоторыми анатомо-физиологическими особенностями области верхнего плечевого пояса: мягкие ткани (нервы, кровеносные сосуды, мышцы, связки и суставные капсулы) часто сдавливаются в узких пространствах этой зоны. При этом патологические процессы, вызывающие боль, могут быть связаны с местными факторами или обусловлены отдаленными или отраженными, иррадиирующими причинами. Местные изменения могут ограничиваться суставом, его капсулой или ближайшими сухожилиями, мышцами и нервами. При отдаленных процессах боль может иррадиировать по ходу сосудисто-нервных пучков. Отраженная боль является итогом патологической импульсации из других мышечно-суставных зон, органов грудной и верхних отделов брюшной полостей.
Типы брахиалгий
Феноменология болевых ощущений в конечностях характеризуется многообразием. Можно выделить несколько типов боли:
1. Радикулоалгии – кинжально-острая (ланцинирующая) боль, приступообразная, стреляющая, распространяется по всему дерматому от проксимальных до дистальных отделов. При этом наблюдаются основные признаки корешкового поражения: парестезии и нарушения чувствительности в зоне иннервации корешка, снижение мышечной силы и гипорефлексия.
2. Невралгии – боль при поражении ствола нерва ноющая, изредка режущая, относительно продолжительная, уменьшается в покое, усиливается при движении, напряжении и пальпации нерва.
3. Миалгии – боль глубинная (трункальная), усиливается при давлении и растяжении мышц, часто локализуется в отдельных зонах, постоянная.
4. Дизестезии – боль в виде жжения, покалывания, поверхностная, различной продолжительности, локализуется на коже более дистально, усиливается при активных движениях.
Брахиалгические синдромы характеризуются чрезвычайным многообразием этиологических факторов.
I. Среди наиболее частых причин – вертеброгенная патология и травматические повреждения.
II. Другой группой, которую следуют отнести к частой патологии, является миофасциальный болевой синдром.
III. Несмотря на существующую самостоятельность связи брахиалгий с каждым из перечисленных факторов, на практике очень часты случаи разнообразного их сочетания, когда у одного больного трудно установить причинно-следственные взаимоотношения между ними.
Вертеброгенные и посттравматические брахиалгии
a) Брахиалгии – нередкий симптом различных неврологических осложненийшейного остеохондроза.Они могут наблюдаться в картине компрессионных синдромов в виде радикулопатий. Основными причинами шейных радикулопатий могут быть грыжа межпозвоночного диска и остеофиты. При этом клинически, как правило, обнаруживается поражение одного корешка.
b) Радикулопатии в руке могут быть проявлением спинальной (чаще экстрамедуллярной) опухоли. Однако при этом чаще выявляются симптомы поражения нескольких спинномозговых корешков.
c) Боль в руке, обусловленная корешковым поражением, может наблюдаться при так называемой хлыстовой травме. При этом наряду с корешковым наблюдается повреждение мышц и связок, межпозвоночных суставов и дисков. Для этой травмы характерны головные боли, боли в шее и плечах, головокружения, ограничение движений головы. Указанные симптомы появляются в первые несколько часов или суток после травмы и нередко в виде остаточных явлений беспокоят многие годы.
d) Боль в верхней конечности может быть связана и с поражением плечевого сплетения. Наиболее частые причины плексопатий – травма, опухолевые образования или последствия лучевой терапии. Клиническая картина зависит от вовлечения верхней или нижней порции плечевого сплетения. В первом случае развивается картина синдрома Дюшенна–Эрба: слабость, атрофии и нарушения чувствительности в проксимальном отделе плеча. Во втором – клиника синдрома Дежерин–Клюмпке: парез кисти и пальцев, гипестезия по внутренней поверхности предплечья. При любом варианте плечевой плексопатии двигательные и чувствительные расстройства часто сопровождают боли в руке.
e) При травматическом происхождении брахиалгий сам феномен боли нередко связан с отрывом спинномозгового корешка. В этих случаях возникает резкая, острая, неподдающаяся лечению боль, которая носит режущий жгучий характер и, как правило, распространяется по ходу соответствующего корешка.
Рефлекторные нейродистрофические и нейроваскулярные синдром
Одной из самых частых причин болей в верхней конечности являются брахиалгии в картине шейных рефлекторных нейродистрофических и нейроваскулярных синдромов. Во всех этих вариантах источником болевой импульсации являются рецепторы фиброзного кольца позвоночного диска, задней продольной связки, капсул суставов и т.д. При этом собственно болевые ощущения имеют несколько закономерностей:
• ноющий характер;
• иррадиация в затылок, плечо, предплечье и кисть;
• усиление болей при движениях в шее или длительном позном напряжении.
Вышеперечисленные формы брахиалгий могут наблюдаться в картине нескольких синдромов. При существующем многообразии нейроваскулярных, нейрорефлекторных и нейродистрофических синдромов, сопровождающихся болями в верхней конечности, в клинической практике наиболее часто встречаются лишь некоторые из них.
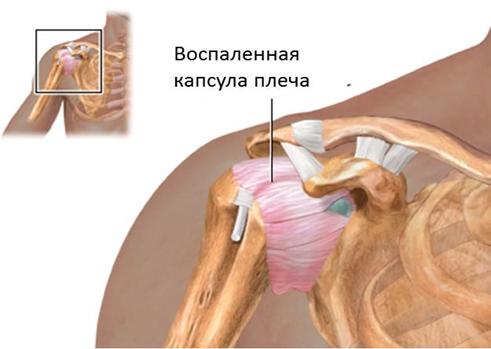
1) Плечелопаточный периартроз («замороженное плечо»). Основные проявления этого синдрома связаны с первичными изменениями в позвоночнике при остеохондрозе, которые приводят к нейродистрофическим расстройствам в тканях плечевого сустава. Однако в ряде случаев сходную картину может давать адгезивный капсулит, когда «замороженное плечо» формируется на фоне хронического фиброзного воспаления капсулы плечевого сустава. Клинические проявления заключаются в основном в боли и ограничении движений в плечевом суставе. Болевые ощущения в основном локализуются в области плечевого сустава, однако могут иррадиировать в шею, плечо и лопатку. Ограничение движений в плечевом суставе связано с развитием приводящей контрактуры мягких тканей плеча, возникающей в результате длительного перенапряжения различных мышц, связок и фасций. На начальных стадиях заболевания ограничение движений обусловлено болью, вызывающей в свою очередь повышение тонуса приводящих мышц. На следующих этапах в патологический процесс включаются дистрофические изменения в периартикулярных тканях. При этом активные движения резко ограничены, тогда как объем пассивных движений, особенно во фронтальной плоскости, несколько больше. Течение плечелопаточного периартроза часто заканчивается излечением в течение нескольких месяцев. Терапевтические мероприятия включают применение анальгетиков, различных вариантов новокаиновых блокад, акупунктуры, а также активное физиотерапевтическое лечение.
2) Нередко картина плечелопаточного периартроза возникает в сочетании с отеком и вегетативно-трофическими изменениями в области кисти и лучезапястного сустава. Эти расстройства встречаются значительно реже, однако протекают они значительно тяжелее. Описанный симптомокомплекс называют синдром плечо–кисть (Педжета–Шреттера). Болевой синдром возникает в начале заболевания, и достаточно быстро формируются вегетативные и трофические изменения: кисть становится припухшей, болезненной при пальпации, синюшной, горячей. Болевой синдром может регрессировать на фоне развивающихся дистрофических изменений в связочном и костном аппарате.
3) Боль в верхней конечности может быть одним из проявлений синдрома передней лестничной мышцы (скаленус – синдром, синдром Наффцигера) или синдрома малой грудной мышцы (пекталгический синдром). В обоих случаях клиническая картина обусловлена рефлекторными мышечно-тоническими нарушениями в лестничной или малой грудной мышцах и связанным с ними сдавлением плечевого сплетения и подключичной артерии. Основные проявления – боль и отечность в руке, позже присоединяются гипалгезия и слабость в ульнарно расположенных образованиях кисти и предплечья. Характерны разнообразные чувствительные нарушения (онемения и парестезии), слабость в локтевом отделе кисти, вегетативно-трофические расстройства (бледность, акроцианоз, потливость кистей, трофические изменения кожи, ногтей). При этом нередко при пальпации малой грудной и передней лестничной мышц удается выявить активные триггерные точки с характерной иррадиацией боли в грудь, плечо, кисть, лопатку.
4) Интенсивная боль в плече является характерным симптомом невралгической амиотрофии (синдром Персонейджа–Тернера). Заболевание чаще развивается остро вслед за перенесенной инфекцией, после вакцинации или введения сыворотки. Первым симптомом, как правило, является острая боль, а спустя несколько дней развиваются вялые парезы мышц плечевого пояса. Одним из характерных феноменов невралгической амиотрофии является частота билатерального поражения мышц плеча, реже предплечья и высокий темп развития амиотрофий. В целом прогноз заболевания благоприятный – возможен полный регресс в течение нескольких месяцев.
Миофасциальные болевые синдромы
Следует отметить, что в происхождении брахиалгий весьма часто участвуют миофасциальные болевые феномены. При этом та или иная локализация боли имеет четкую закономерность формирования зоны отраженной боли с наличием активных триггеров в определенных мышцах. Наиболее часто при брахиалгиях активные триггерные точки расположены в следующих мышцах: лестничные; надостная; подостная; клювовидно-плечевая; двуглавая; плечевая; трехглавая; разгибатели запястья; разгибатели пальцев кисти; супинатор; длинная ладонная мышца. В происхождении миофасциальных болей в области плечевого пояса имеют значение те же факторы, что и для миофасциальной боли в целом: позное перенапряжение; длительная иммобилизация; сдавление мышц; переохлаждение; травматические повреждения; растяжение мышц.
Туннельные синдромы
Компрессионно-ишемические невропатии (туннельные синдромы) являются одной из наиболее частых причин болей в верхней конечности. Компрессия нерва с развитием ишемических нарушений чаще возникает в местах естественных морфологических образований в виде отверстий, каналов или туннелей, в местах изгибов нервных стволов. В происхождении туннельных невропатий могут принимать участие разнообразные факторы. Основными причинами некоторых из них являются:
1) профессиональные особенности или привычные позы;
2) в некоторых случаях может иметь значение длительная иммобилизация (например, при переломах или фиксации рук во время операционного вмешательства);
3) частой причиной туннельных невропатий являются эндокринные нарушения (гипотиреоз, акромегалия, климакс);
4) прием оральных контрацептивов;
5) метаболические расстройства при сахарном диабете, алкоголизме.
Клинические проявления компрессионно-ишемических невропатий складываются из сенсорных, моторных, вегетативных и трофических нарушений и зависят не только от механической травматизации нерва окружающими тканями. Во многом эти расстройства обусловлены ишемией и венозным застоем, развивающимся отеком тканей. Поэтому как собственно болевые, так и вегетативные и трофические феномены имеют сложный генез и связаны с целым рядом патогенетических механизмов.
В диагностике туннельных невропатий принципиальное значение имеют анализ характера и локализации, распространения боли, распределение чувствительных и двигательных нарушений. Важны специальные диагностические приемы. Например, тест Тинеля – возникновение болезненных парестезий в зоне иннервации исследуемого нерва при перкуссии места его возможного повреждения. Вторым важным приемом является тест Фалена – пассивное сгибание или разгибание лучезапястного сустава усиливает парестезии и боль при синдроме запястного канала. Диагностическое значение может иметь и применение новокаингидрокортизоновой инъекции в зону компрессии нерва. При туннельных невропатиях эти меры, как правило, приносят существенное облегчение болей.
Существует некоторые виды туннельных невропатий, для которых боли в руке являются характерными. Это прежде всего относится к следующим видам патологии:
• Синдрому запястного канала – наиболее частому варианту туннельных синдромов на верхней конечности. Типичны жалобы больных на ночные боли в кистях и онемения пальцев рук (чаще 1, 2 и 3-го), носящие периодический характер. При неблагоприятном течении эти явления приобретают постоянный характер. В самых тяжелых случаях развиваются гипотрофия тенара, слабость отводящих большой палец мышц.
• Причиной интенсивной боли в руке нередко служит хроническая, бытовая или спортивная травма. Примером тому – пронаторный синдром, возникающий у лиц некоторых профессий (при пользовании отверткой, выжимании белья), при длительном позном перенапряжении или давлении на ладонную поверхность верхней трети плеча («паралич медового месяца»). Сдавление срединного нерва в области круглого пронатора сопровождается резкой болью в предплечье, иррадиирующей в пальцы, а также чувствительными расстройствами.
• Боль является основным проявлением и локтевой невропатии. Компрессия локтевого нерва может осуществляться на нескольких уровнях: на уровне локтевого сустава в кубитальном канале и в месте выхода из него, а также в ложе Гийона. Наиболее ранним признаком невропатии являются парестезии, боль и зуд по локтевому краю кисти и пальцев. По мере развития заболевания возникают слабость и амиотрофии мышц гипотенара и межкостных мышц с формированием «когтистой кисти».
• Частым феноменом брахиалгий является невропатия лучевого нерва. Наиболее характерным является его поражение в области локтевого сустава. Травмирование лучевого нерва в этой зоне с формированием эпикондилита («теннисный локоть») обычно возникает в результате перенапряжения мышц-разгибателей кисти и супинаторов предплечья. Первым симптомом служит боль в латеральном надмыщелке, которая носит острый характер. При повторной травматизации боль становится постоянной. В случаях поражения поверхностной ветви лучевого нерва в локтевом суставе боли возникают в локтевой области и предплечье, характерны ноющие боли покоя. При этом парестезии и чувствительные расстройства отсутствуют. Это так называемая алгическая форма туннельного синдрома лучевого нерва.
Комплексный регионарный болевой синдром
Наиболее яркими болевые ощущения в верхней конечности встречаются в картине комплексного регионарного болевого синдрома (КРБС). КРБС представляет собой симптомокомплекс, полиэтиологичный по своей сути. Основными клиническими феноменами КРБС являются:
• боль жгучая, ноющая или ломящая, сочетающаяся с разнообразными чувствительными расстройствами (гипестезия, гиперпатия, аллодиния);
• вегетативно-трофические расстройства – отек, изменение окраски кожных покровов, локальная гипертермия, нарушения потоотделения, изменения роста волос и ногтей, остеопороз;
• двигательные нарушения.
Отмечается чрезвычайное разнообразие этиологических факторов, которые предположительно могут служить причиной КРБС: травмы центральной и периферической нервной системы, переломы и растяжения, воспалительные заболевания суставов, туннельные невропатии, дегенеративные и аутоиммунные заболевания нервной системы, инсульты, инфаркты миокарда. Несмотря на многообразие причин, вызывающих этот симптомокомплекс, во всех случаях формирование алгических и вегетативно-трофических нарушений при нем имеет свои закономерности:
1) Во-первых, отставленность его развития по отношению к действию повреждающего воздействия – КРБС развивается всегда спустя несколько дней или недель и, как правило, в пределах одной конечности.
2) Во-вторых, для клиники этого заболевания обязательно наличие ярких вегетативных и трофических нарушений.
В течении КРБС часто удается определить некоторую стадийность:
1) Острая стадия характеризуется появлением болей жгучего ломящего характера с различными чувствительными феноменами.
2) Выделяют дистрофическую стадию с развитием выраженных вегетативных и трофических расстройств: кожа приобретает синюшный оттенок, становится горячей на ощупь, наблюдается гипергидроз, повышение мышечного тонуса, оживление сухожильных рефлексов, развивается поражение суставов с ограничением движений в них.
3) На поздней атрофической стадии отмечается, как правило, стихание болей, окраска кожи ставится бледной, развиваются гипотрофии, снижение кожной температуры, изменение роста волос и ногтей, депигментация, выраженный остеопороз.
Каждая стадия может длиться несколько месяцев. При отсутствии лечения заболевание нередко ведет к инвалидизации.
Лечение КРБС проводят с учетом анализа возможных этиологических факторов, центральных и периферических механизмов, принимающих участие в его формировании. Наряду с применением различных анальгетических средств и местных блокад с успехом могут быть использованы антиконвульсанты, антидепрессанты, блокаторы кальциевых каналов, бета-адреноблокаторы. В некоторых случаях показаны диуретики, венотонические и другие симптоматические средства. При этом необходима мобилизация пораженной конечности и применение различных нефармакологических методов лечения: акупунктура, различные методы физиотерапии, гипербарическая оксигенация.
Артрогенные брахиалгии
Одной из причин стойких болей в верхней конечности может быть поражение суставов. Боль в кисти и предплечье часто сопровождает ревматоидный артрит, остеоартрозы, системную красную волчанку, дерматомиозит. Характерны боли в дистальных отделах верхней конечности и для псориатического артрита, хронической подагры, синдрома Рейтера. Во всех случаях для исключения поражения суставов необходимо как клиническое исследование суставов (припухлость, изменение конфигурации, болезненная пальпация, локальное изменение температуры, щелчки при движении), так и дополнительное лабораторное, рентгенологическое исследование. Боль в руке может быть симптомом и нейрогенной артропатии (сустав Шарко). Развитие нейрогенных артропатий связывают с нарушением глубокой болевой чувствительности или проприцепции, приводящим к утрате нормальных защитных рефлексов, оберегающих суставы от травм (особенно повторных) и околосуставных переломов.
Существует множество патологических состояний, благоприятствующих развитию нейрогенной артропатии:
• дегенеративные заболевания позвоночника с компрессией нервных корешков,
• опухоли и повреждения периферических нервов и спинного мозга,
• аномалия Арнольда–Киари,
• семейно-наследственные невропатии (болезнь Шарко–Мари–Тута, наследственная сенсорная невропатия, болезнь Дежерина–Сотта, синдром Райли–Дея),
• нарушения болевой чувствительности, обусловленные применением индометацина,
• внутрисуставное введениее кортикостероидов,
• злоупотребление алкоголем.
Подобные причины болей в руке могут наблюдаться в картине артропатий при сахарном диабете, спинной сухотке и сирингомиелии. При сирингомиелии нейроостеоартропатии встречаются у 20% больных, существуют и безболевые формы. В целом для сирингомиелии характерны боли в том числе в руке, которые возникают уже на ранних стадиях заболевания, носят спонтанный характер и бывают односторонними. При этом болевому синдрому сопутствуют чувствительные расстройства, которые при сирингомиелии носят сегментарно-диссоциированный характер. Именно чувствительные расстройства (аналгезия) обусловливают частоту травм, особенно ожоговых, и способствуют развитию нейродистрофических изменений, столь характерных для сирингомиелии.
Брахиалгии при полинейропатиях
Боль в руке может встречаться и при различных формах полинейропатии. Боли при этом в целом зависят от тяжести и остроты основного заболевания. Наиболее характерен болевой синдром при таком редком заболевании, как наследственные сенсорно-вегетативные полиневропатии. Алгические проявления носят молниеносный и спонтанный характер, им сопутствуют чувствительные расстройства и нередко безболезненные, прогрессирующие, длительно незаживающие глубокие язвы стоп. Все симптомы на руках бывают выражены в меньшей степени. При диабетической невропатии боли чаще встречаются в картине дистальной симметричной полиневропатии. Однако это более характерно для нижних конечностей. При сахарном диабете поражение нервной системы может наблюдаться в виде изолированных множественных невропатий. В этих случаях при поражении периферических нервов на верхней конечности возможно развитие болевого синдрома в руке. При этом характер и распределение болей имеют закономерности локтевой или срединной невропатии.
Висцерогенная брахиалгия
Не следует забывать о такой возможной причине болей в плече, как висцеро-радиклярный синдром (зоны Захарьина — Геда). Болью в плече может сопровождаться:
1. Острая коронарная патология (стенокардия, острый инфаркт миокарда);
2. Патология гастродуоденальной зоны и желчного пузыря;
3. Бронхо-пульмональная патология и др.
Поэтому, при жалобах на боли в плече, пациент должен подвергаться всестороннему, глубокому, детальному обследованию.
Этот сайт не является пособием по самолечению. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей.
Администрация сайта Мед.Центра «АльтМед» не несет ответственности за последствия использования представленных на сайте методов лечения и лекарственных средств.
За подробной информацией просьба обращаться по телефону или пишите нам
При использовании материалов ссылка на сайт обязательна.
Мед. Центр «АльтМед»
Адрес:
0033, Республика Армения, Ереван, Арабкир, ул. Акоп Акопян 3/15, 1-й этаж
Тел. (374-91) 42-10-02
Тел. (374-93) 22-92-92
All Rights Copyrighted | Все права защищены. | Բոլոր իրավունքները պաշտպանված են: