брадикардия плода что это
Брадикардия
Брадикардия сердца – что это такое?
Причины брадикардии
Брадикардия сердца может быть вызвана:
К причинам брадикардии относят:
В некоторых случаях замедленное сердцебиение возникает без каких-либо видимых причин. Тогда кардиологи говорят об идиопатической синусовой брадикардии.
Симптомы брадикардии
Зная симптомы, становится понятно, чем опасна брадикардия. Так, если частота пульса снижается до 40 ударов в минуту, возникает недостаточность кровообращения. В результате мозг и внутренние органы начинают испытывать острую нехватку кислорода. Если больному не будет оказана своевременная медицинская помощь, возможна полная остановка дыхания.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика замедленного сердцебиения
В ходе диагностики брадикардии пациенту могут назначить:
Обычно проблем с постановкой диагноза «брадикардия» не возникает. При выявлении замедленного сердцебиения сразу проводится электрокардиография, позволяющая прояснить ситуацию.
Брадикардию принято разделять на:
Синусовая брадикардия сердца характеризуется:
На ЭКГ синусовая брадикардия определяется наличием неизменного зубца Р (предшествует желудочковому комплексу) при нормальном времени атриовентрикулярной проводимости (0,15-0,2 сек.).
При заболевании больные жалуются на:
Симптомы синусовой брадикардии не всегда ярко выраженные.
Брадикардия, возникшая по причине блокады проведения возбуждения между предсердием и синусовым узлом
Патология указывает на наличие серьезных органических нарушений. При ней доминируют симптомы:
Брадикардия, возникшая по причине блокады проведения возбуждения между желудочком и предсердием
Лечение брадикардии сердца
При острых проявлениях замедленного сердцебиения показаны лекарства, обеспечивающие увеличение частоты сердечных сокращений. Медикаментозное лечение брадикардии заключается в приеме симпатомиметиков (проводят нервные импульсы) и холиноблокаторов (атропинподобные средства).
Обычно при брадикардии кардиологи рекомендуют принимать таблетки:
При подборе конкретного препарата всегда учитывается причинный фактор. Если замедленный сердечный ритм вызван нарушением функций щитовидной железы, используются гормоны. Если проблема обусловлена принимаемыми лекарственными препаратами, их просто отменяют. При выявлении вегетативных патологий осуществляется прием средств, обеспечивающих тонизирование сосудов (тонгинал и др.).
В ситуациях, когда брадикардия спровоцирована нарушением электрической сердечной системы, устанавливают кардиостимулятор. Хирургический метод используется, если заболевание угрожает жизни, при неэффективности медикаментозной терапии.
Брадикардия у детей
Диагноз «брадикардия» ставится детям в возрасте до года, если частота сердечных сокращений составляет менее 100 ударов в минуту, детям старше одного года – если названный параметр не превышает 80 ударов в минуту. Причины заболевания в детском возрасте следующие:
У подростков замедленное сердцебиение возникает из-за быстрого роста внутренних органов, неудовлетворительного эмоционального состояния, нарушенного метаболизма.
Симптомы брадикардии у детей
Симптомы «детской» брадикардии:
Лечение брадикардии у детей
При брадикардии детям назначают:
Подбор лекарственных препаратов осуществляется индивидуально. Кардиолог в обязательном порядке учитывает причины, вызвавшие заболевание, особенности симптоматики, возраст.
Опасность брадикардии для детей
Из-за брадикардии нарушается сократительная функция сердца, и оно уже не может на 100% снабжать организм кровью. Как следствие, возможны постоянные потери сознания, истощение/разрыв сердечной мышцы (летальный исход).
О брадикардии плода говорят, если на плановом гинекологическом осмотре выявляется, что частота сердечных сокращений плода составляет менее 110 ударов в минуту. С целью уточнения диагноза гинеколог назначает беременной дополнительные методы исследования:
Обычно брадикардия развивается при таких состояниях матери, как гестоз, анемия, отравление лекарствами. Опасность патологии состоит в том, что плод может погибнуть. Чтобы избежать этого, используют лекарства, улучшающие маточно-плацентарное кровообращение:
Они попадают посредством общего кровотока к ребенку и обеспечивают улучшение кровотока третьего круга кровообращения женщины.
Если состояние плода ухудшается и используемая медикаментозная терапия оказывается неэффективной, медики прибегают к экстренному родоразрешению путем кесарева сечения. Но операция допустима лишь при достаточном внутриутробном возрасте плода.
Если развивается острая брадикардия плода во время родов, осуществляется подкожное введение атропина сульфата женщине либо, если есть доступ, плоду.
Диета при брадикардии
При брадикардии важно придерживаться специальной системы питания. Ежедневный рацион больного должен включать:
Предпочтительные способы приготовления пищи – варка, на пару.
При брадикардии необходимо отказаться от:
Опасность
Если своевременно не начать лечение брадикардии, высок риск возникновения следующих осложнений:
Возможен летальный исход.
Группа риска
Группу риска составляют:
Профилактика
Для профилактики заболевания пациентам рекомендуется:
Брадикардия плода при беременности: насколько опасна и что делать?
Многие женщины сталкиваются с таким опасным явлением, как брадикардия плода при беременности. Это аномальное снижение частоты сердцебиения, которое провоцирует недостаточное насыщение мозга и других органов будущего ребенка кислородом. Потенциально это способно привести к смерти эмбриона или необратимым изменениям в его мозгу. Насколько опасна брадикардия плода, какие факторы способствуют ее появлению и можно ли снизить риск? На эти вопросы попробуем ответить в данной статье, также охарактеризовав пути решения этой проблемы.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
Со стороны плода причинами брадикардии выступают следующие патологии:
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
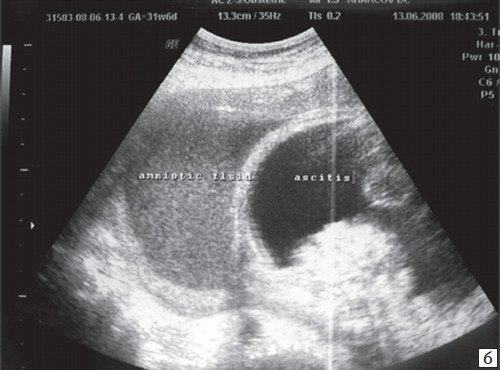
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Фетальные аритмии: антенальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная практика
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
При обнаружении любых фетальных аномалий неотъемлемой составляющей работы специалиста пренатальной эхографии и медицины плода является прогнозирование исхода беременности. Сложность адекватного перинатального и постнатального прогноза при нарушениях сердечного ритма плода заключается в их неопределенном клиническом значении, так как эти нарушения могут быть как благоприятными, транзиторными, так и крайне опасными, связанными с риском тяжелых осложнений на всех этапах перинатального периода. Не более 15% фетальных аритмий являются опасными для жизни плода [1].
Нерегулярный ритм ЧСС
Периодические неритмичные сокращения (экстрасистолы) генерируются эктопическими клетками проводящей системы. Эпизодические или периодические преждевременные сокращения предсердий (предсердные экстрасистолы, ПЭ) встречаются чаще, их возникновение связано обычно с «незрелостью» проводящих путей сердца плода. Аускультативно и эхографически ПЭ проявляются в виде внеочередных и «выпадающих» сокращений, соответствующих эктопическому импульсу и компенсаторной паузе (рис. 4, а). В абсолютном большинстве случаев ПЭ изолированы, имеют транзиторный и доброкачественный характер и не требуют лечения на пренатальном и постнатальном этапах [6].
Преждевременные сокращения желудочков (желудочковые экстрасистолы, ЖЭ) встречаются реже (рис. 4, б) и могут ассоциироваться с патологией миокарда внутрисердечных перегородок, в котором залегают проводящие пути, к примеру, с дефектами перегородок [2, 4].
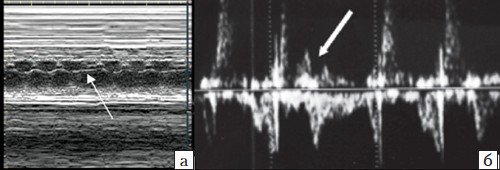
а) Предсердная экстрасистола, за которой следует компенсаторная пауза (стрелка), во всех случаях эти нарушения сердечного ритма имели транзиторный и доброкачественный характер;
б) Желудочковая экстрасистола (стрелка) в нашем наблюдении ассоциировалась с дефектами миокарда межжелудочковой перегородки и необходимостью коррекции после рождения.
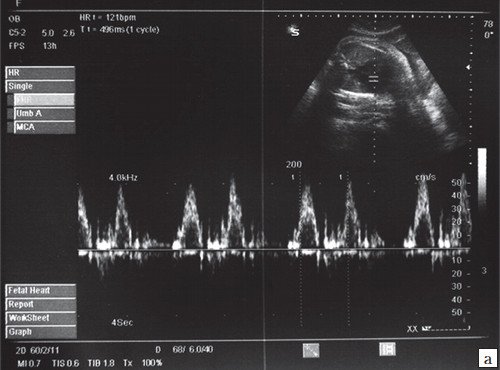
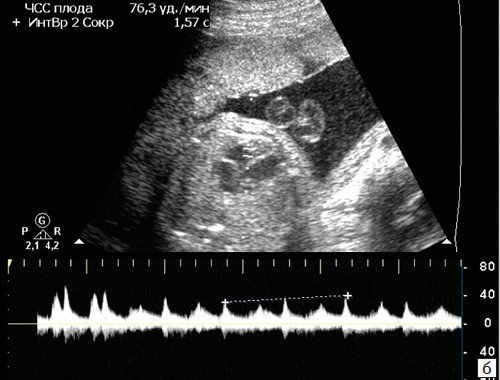
Брадикардия плода
Короткие эпизоды брадикардии (длительностью до 1-2 минут) либо асистолии (длительностью до нескольких секунд) нередко возникают в I-II триместрах беременности (рис. 5), являются транзиторными, доброкачественными и не требуют мониторинга либо терапии.
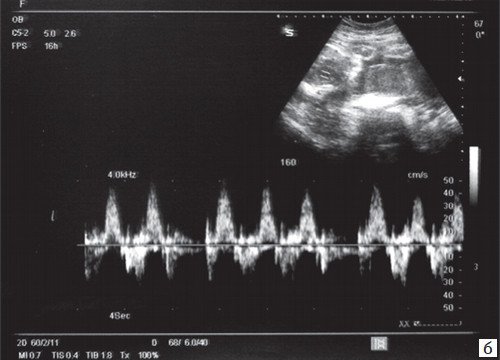
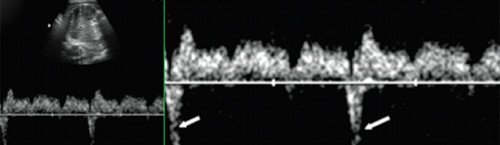
При предсердной бигеминии или тригеминии (преждевременных блокированных сокращениях предсердий) частота сокращений желудочков плода может снижаться до 60-100 уд/мин. При этом блокируется проведение к желудочкам каждого второго (бигеминия) либо каждого третьего (тригеминия) предсердного импульса (рис. 7-9).
а) При предсердной бигеминии в 28 недель беременности.
б) При предсердной тригеминии в 35 недель c блокированным проведением предсердно-желудочковых импульсов.
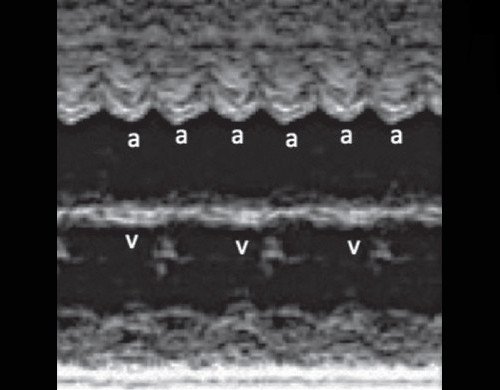
Регистрация частоты сокращения предсердий (а) и желудочков (v) в М-режиме.
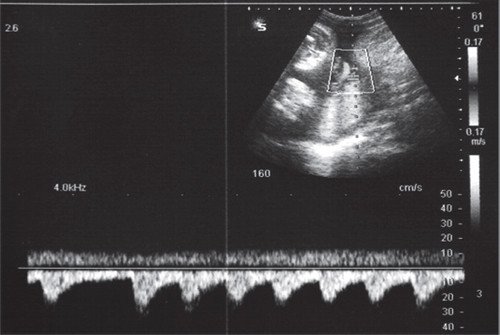
а) Каждое третье сокращение предсердия (стрелка) возникает преждевременно и блокируется, не проводится к желудочку.
б) В результате формируется желудочковая брадисистолия 76 уд/мин.
Усиление реверсного компонента в нижней полой вене (стрелки) как признак объемной перегрузки правых отделов сердца (снимок предоставлен проф. И.С. Лукьяновой).
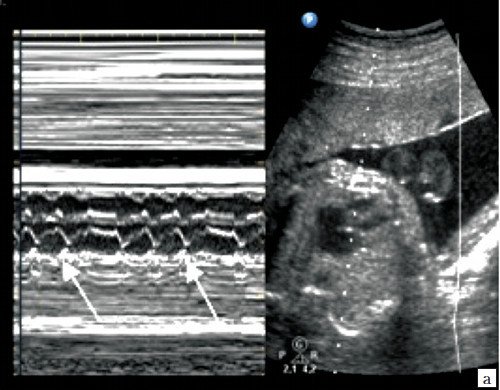
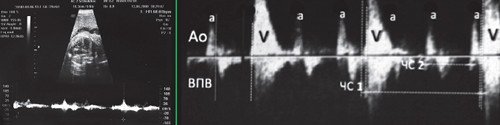
При III степени AV блокады (полной AV блокаде) предсердно-желудочковое проведение полностью прервано, сокращения предсердий и желудочков абсолютно разобщены (рис. 11).
Сокращения предсердий (а) и желудочков (v) разобщены. Частота сокращений желудочков (ЧС1) в несколько раз меньше частоты сокращения предсердий (ЧС2). Интервалы AV времени (промежутки между вертикальными пунктирными линиями) различаются.
Предсердная бигеминия (тригеминия) с блокированными преждевременными кращениями может быть спутана с тяжелой AV блокадой, так как оба состояния характеризуются более высокой частотой сокращений предсердий, чем желудочков. Однако дифференциальный диагноз этих состояний важен в связи с разным прогнозом: желудочковая брадисистолия при предсердной бигеминии не требует лечения и может спонтанно восстанавливаться, тогда как полная AV блокада является необратимым состоянием, может сопровождаться водянкой плода и неблагоприятным перинатальным результатом.
В сравнении с опытом лечения фетальных тахикардий, сведения об эффективности пренатального лечения АV блокады ограничены имеющимися единичными сообщениями [8].
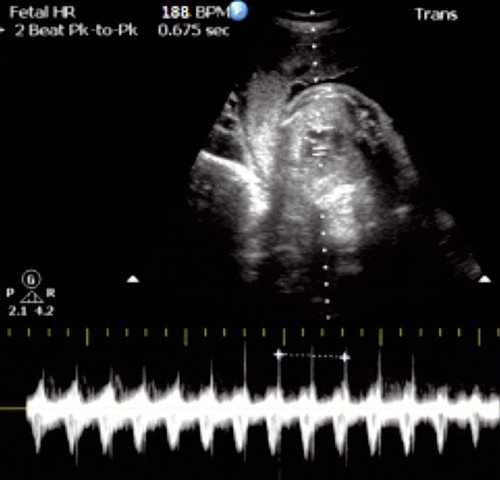
Тахикардия плода
Базальная ЧСС 188 уд/мин на фоне анемической формы гемолитической болезни плода.
а) Беременность 35 недель, ЧСС 215 уд/мин с АV проведением 1:1. Индуцированные роды в 38 недель, сразу после пересечения пуповины восстановился нормальный сердечный ритм плода.
б) Беременность 35 недель, базальная ЧСС 194-205 уд/мин с АV проведением 1:1. Высокая ЧСС сохранялась и после рождения (постнатальный WPW-синдром), в связи с чем новорожденному назначались антиаритмические препараты.
а) ЧCC 220-260 уд/мин, АV проведение 1:1, без структурных аномалий сердца.
б) Универсальный отек плода развился после трех суток тахиаритмии.
а) При очень высокой ЧСС плода крайне сложно интерпретировать аускультативные данные, кардиотокограмма также не отражает истинной ЧСС плода и выглядит как монотонный ареактивный ритм, все это может повлечь ошибочную клиническую диагностику дистресса плода.
б) В М-режиме регистрируется ЧCC плода 300-320 уд/мин при АV проведении 1:1.
в) Универсальный отек плода.
г) Допплеровский спектр в артерии пуповины без признаков повышения дистальной резистентности.
а) По типу трепетания предсердий с блоком 2:1.
Одновременная артериально-венозная импульсно-волновая допплерография восходящей аорты и ВПВ c оценкой соотношения AV и VA интервалов позволяет дифференцировать варианты тахиаритмий с длинным и коротким VA интервалом, которые имеют разный механизм (рис. 17). Короткий VA интервал (VA/AV отношение AV).
Тахиаритмии с длинными и короткими VA интервалами имеют различный механизм, поэтому и различный прогноз трансплацентарной терапии.
В настоящее время досрочное родоразрешение при суправентрикулярной тахикардии признано патогенетически необоснованной тактикой (высокий риск развития отека легких у ребенка после рождения на фоне сохраняющейся тахиаритмии) [12]. Клиническими протоколами большинства зарубежных стран регламентировано проведение внутриутробной трансплацентарной антиаритмической терапии. В качестве препарата первой линии антиаритмического лечения плода широко применяется дигоксин. Соталол, амиодарон и флекаинид используются в качестве препаратов второго ряда, когда при помощи дигоксина не удается достичь нормализации синусового ритма [7, 13, 14].
Материал и методы
Результаты
Необходимость в трансплацентарном антиаритмическом лечении, а также кардиохирургической или терапевтической коррекции после рождения имели новорожденные со следующими типами антенатальных аритмий: преждевременные сокращения желудочков (ассоциировались с дефектом межжелудочковой перегородки); СВТ 220-260 уд/мин с универсальным отеком плода; СВТ 194-205 уд/мин (постнатально нестабильный ритм за счет WPW-синдрома).
Выводы
Литература
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Брадикардия плода: причины, симптомы и лечение
Болезни сердца
Причины, симптомы и лечение брадикардии у плода
Сердцебиение ребенка всегда должно находиться в строго определенном диапазоне, даже если он еще находится в утробе. Брадикардия у новорожденных и зародыша проявляется, в первую очередь, как снижение частоты ударов сердечной мышцы до 120-110 ударов. Причин развития такого отклонения достаточно, но главное заключается в том, что оно влияет напрямую на развитие малыша, а потому и вовремя его следует ликвидировать.
Виды заболевания
Начиная с 8 недель беременности, регулярное посещение доктора позволяет определить на ранней стадии понижение ЧСС у зародыша в утробе. Это важно, так как позволяет распознать любое отклонение и с уверенностью говорить, к какому типу оно относится и насколько оно серьезно.
Существуют 2 вида брадикардии у плода:
Причины болезни
Брадикардия плода способна развиться из-за следующих причин:
Среди причин, способствующих развитию брадикардии у ребенка, есть как серьезные, так и незначительные факторы, действие которых легко можно предотвратить. Но в любом случае заболевание влечет иногда страшные последствия. Так, длительная гипоксия, возникшая вследствие отсутствия лечения, угрожает жизни плода.
Важно! Промедление в лечении нередко приводит к необратимым и страшным последствиям — развитию аномалий, влияющих на здоровье зародыша, и даже его cмepти.
У новорожденных брадикардия иногда является признаком врожденных нарушений в развитии органов (в том числе пороки сердца), пережитой в утробе гипоксии, родовой травме, нарушении обменных процессов. Существует и ряд других причин, потому в каждом случае она устанавливается индивидуально.
Симптоматика
Естественно, заметить развитие этой болезни при беременности весьма сложно, но вот у новорожденного ее проявление можно заметить благодаря ярко выраженным признакам. Она, кстати, нередко проявляется перед приступом внезапной остановки дыхания. При прогулках, особенно в прохладные дни, на выдохе происходит замедление сердечного ритма.
Серьезной считается синусовая брадикардия, так как при ее проявлении ЧСС способна падать до 70 ударов в минуту. Иногда это может свидетельствовать даже о серьезном сбое в работе сердца (например, врожденной блокаде). Симптомы проявления следующие:
Важно! При обнаружении у новорожденного низкого сердечного ритма (менее 100 ударов) не стоит дожидаться появления других признаков, свидетельствующих о болезни. Следует немедленно посетить врача и строго выполнять данные им рекомендации.
Лечение и рекомендации
Каждый доктор с уверенностью скажет, что лучшим лечением брадикардии у плода является выполнение всех рекомендаций. Профилактика существенно понизит возможный риск поражения, но не нужно забывать о том, что визиты в больницу необходимы не просто для ведения документации, но и для того, чтобы не допустить таких отклонений.
Лечение возникшей брадикардии у плода зависит от причин, вызвавших болезнь. В самых легких случаях достаточно будет скорректировать питание и режим дня, нормализовать поступление недостающих витаминов посредством приема минеральных комплексов. Обязательно рекомендованы прогулки, так как умеренная двигательная активность и насыщение кислородом препятствуют гипоксии и восстанавливают силы. Препараты назначаются доктором при необходимости компенсировать хронические или инфекционные болезни, а так же при недостатке железа и наличии анемии.
В дальнейшем за ребенком в утробе проводят регулярные наблюдения. Средства диагностики применяются самые комплексные — от простого прослушивания стетоскопом живота мамы до кардиотокографии и УЗИ. При помощи этих же средств выявляется брадикардия плода.
Важно! За время беременности исследования проводятся определенное количество раз. Не стоит бояться, что какое-либо излучение повлияет на малыша негативно — это не так. Помните о том, что ваш отказ от проведения диагностики ставит под угрозу здоровье еще не родившегося малыша и даже его жизнь.
Брадикардия, выявленная на большом сроке беременности иногда способна наносить очень серьезные патологии плоду, а потому в некоторых случаях возможно весьма радикальное, но чаще неизбежное решение проблемы — предотвращение негативного воздействия при помощи кесарева сечения. Такие решения принимаются, если ребенок жизнеспособен и сможет выжить после родов.
Лекарственные средства вводятся в организм матери, в утробу попадая по кровотоку, что влияет и на его улучшение. При подборе медикаментов всегда учитывается тип брадикардии у плода, причина его развития, срок беременности и общее состояние женщины. Введение препаратов происходит в следующем порядке:
Обратите внимание! Препараты, описанные выше, чаще всего применяются для лечения заболевания, но в вашем случае могут быть назначены и другие медикаменты. Все зависит от особенностей болезни.
Наблюдение за течением заболевания всегда проводится и в процессе родов, если за время беременности такая патология присутствовала. Это означает, что при резком падении ЧСС и, как следствие, возникновения острого течения болезни, как новорожденному, так и матери вводят атропин.
Своевременное обращение к специалистам и четкое следование намеченной схемы лечения обязательно должно сопровождаться еще и ведением здорового образа жизни. Помните о том, что любая негативная привычка может стать причиной страдания ребенка в утробе и, главное, влечет за собой зачастую серьезные последствия. Проявиться они способны даже после родов у малыша, а потому на протяжении всего периода беременности будьте внимательны к своему здоровью.
Брадикардия плода — стоит ли волноваться?
Сегодня много беременных женщин заслышав, что у них на ранних сроках беременности брадикардия плода начинают бить тревогу. Так стоит ли это делать? Определенно нет, не стоит!
Развивается малыш соответственно тому генетическому материалу, который получает от родителей, но процессы его роста и развития находятся в непосредственной зависимости от организма матери во время беременности.
В материнской утробе плодом выpaбатываются, совершенствуются механизмы, которые обеспечивают его способность к приспособлению в постоянно изменяющихся условиях окружающей его среды. Все эти изменения и преобразования отражаются на работе сердца плода.
1 Границы нормы сердечных сокращений у малыша для различных сроков беременности
Брадикардия плода — это нарушение ритма сердца у плода. Для каждого срока беременности характерны свои границы нормы по числу сердечных сокращений у малыша. Эти границы обусловлены развитием сердца у малыша на разных этапах его внутриутробной жизни.
Но, важно помнить и знать о том, что измерение частоты сердечных сокращений информативно для оценки состояния плода лишь начиная с 20-22 недель беременности. Измерение ЧСС ранее этого срока (т.е. до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер.
Назначая беременной женщине какую-либо диагностическую процедуру, подразумевающую измерение ЧСС плода до 20-ой недели беременности единственную информацию которую стремится получить врач — это есть сердцебиение или его нет. То есть, определить — мертвый ребенок или живой.
2 неделя развития плода
2 Причины БП
Курение — причина БП
К возможным причинам развития БП относятся:
1). Состояния, ведущие за собой гипоксию у ребенка (т.е. снижение количества кислорода в крови плода)
2). Нарушение мозгового кровообращения у плода.
3 Диагностика
Выявив лишь брадикардию врач не может определить какие нарушения есть в развитии плода, так как требуются дополнительные, более детальные методы обследования (допплерометрия, УЗИ и др.) Брадикардия, после 20-ой недели беременности – это сигнал для дальнейшего обследования плода, с целью выявления у него имеющихся нарушений.
Методы, применяемые для контроля за состоянием плода:
1) УЗИ. На ранних сроках для определения сердцебиения плода используется трaнcвaгинальный датчик, а использование трaнcабдоминального датчика возможно только с 7-ой недели беременности. Это связано с физиологией и анатомией развития сердца у плода (к 7-ой недели сокращения становятся более частыми и обеспечиваются уже не отдельными клетками, а полноценно сформированным сердцем, на которое к тому же оказывает стимулирующее влияние нервная система).
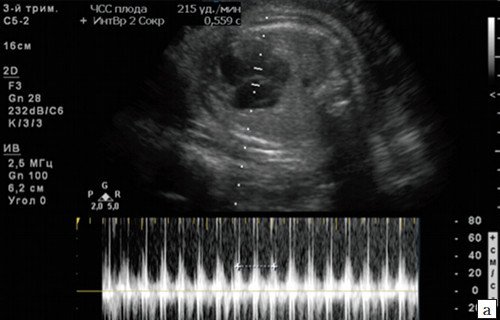
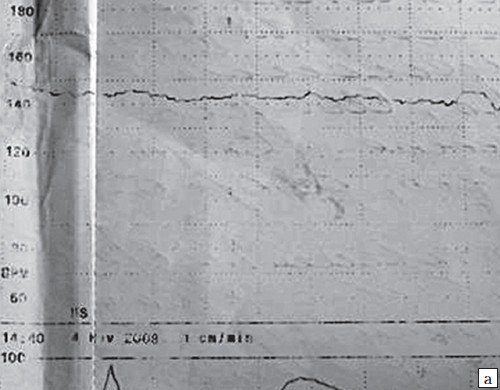
2) КТГ (кардиотокограмма) исследование ЧСС плода за промежуток времени с помощью датчика, который накладывается на живот в место, где наиболее близко находится сердце плода. Проводится исследование на 32 и 36 неделях беременности по показаниям. Обязательно проведение КТГ при:
3) ЭКГ плода используют не во всех случаях, а лишь в тех, когда есть показания, к которым относят:
4) Аускультация акушерским стетоскопом. Впервые первородящая женщина начинает чувствовать движения плода на 20-ой неделе беременности (женщина, рожающая не в первый раз ощущает движения плода обычно на 18-19 неделях беременности). При помощи акушерского стетоскопа в эти же сроки беременности удается впервые выслушать слабое сердцебиение плода. При данном виде диагностики женщина спокойно лежит на спине и дышит в обычном для нее темпе.
Эта методика позволяет, как и многие другие определить положение плода в утробе, частоту сердцебиений. Однако бывают случаи, когда сделать с помощью аускультации этого не удастся (многоводие либо маловодие, чрезмерная активность, подвижность ребенка на момент проведения аускультации, выраженная подкожно-жировая клетчатка на передней стенке живота у беременной, предлежание плаценты к передней стенке матки).
4 Лечение и профилактика
Всем известно, что проще попытаться избежать заболевания, чем тратить значительные силы на его лечение.
К мерам профилактики брадикардии относят:
Готовимся к рождению малыша: насколько опасна брадикардия плода и матери при беременности и что при этом делать?
Брадикардия — это вид аритмии, при котором человеческий пульс аномально замедляется. Такое состояние опасно для беременных женщин и плода, который они вынашивают, ведь от частоты сердечных сокращений зависит насыщение мозга кислородом.
Тем, кто собирается завести детей, полезно узнать о видах, причинах и диагностике брадикардии при беременности.
Причины развития
Безопасную брадикардию, не влияющую на здоровье женщины и плода, называют физиологической. Она характерна для тех, кто активно живет и занимается спортом. Кроме того, сердечный ритм естественным образом замедляется при холоде и во время сна.
У беременной
Урежение пульса до 60 ударов в минуту и ниже, угрожающее здоровью беременной и будущего малыша, называется патологической брадикардией. Такое состояние требует лечения. Оно развивается при нестабильном артериальном давлении. Также причинами брадикардии могут стать следующие кардиологические недуги:
Пульс будущей матери может замедлиться из-за нарушения состава крови. К брадикардии беременных приводят патологии ЖКТ, различные травмы, а также следующие заболевания:
Замедление пульса у эмбриона вызывают некоторые лекарства. К брадикардии приводит и резус-конфликт — несовместимость крови женщины и плода по резус-фактору. Кроме того, нарушение сердечного ритма у зародыша происходит по следующим причинам:
Беременность у пациенток с брадикардией
Состояние пациенток с уже выявленным недугом может ухудшиться после того, как они забеременеют. Кроме того, урежение частоты сердечных сокращений у женщины скажется на зародыше. Медленный пульс у потенциальной матери приводит к хронической гипоксии эмбриона, при которой развивающимся тканям не хватает кислорода. При этом будущий ребенок отстает в развитии, его мозг формируется неправильно, что в худших случаях грозит умственной отсталостью.
Пульс у плода в норме и при аномалии
Сердце зародыша начинает биться на 21 день развития. На 3-5 неделе оно сокращается 75-85 раз в минуту. Со временем пульс учащается, а после формирования нервной системы плавно снижается. В норме показатели изменяются следующим образом:
Патологию плода диагностируют, если во 2 триместре пульс реже 110-120 ежеминутных ударов.
Брадикардия плода на ранних и поздних сроках
Если на 6-8 неделе развития и позже пульс эмбриона не превышает 85 ударов в минуту, предполагают не брадикардию сердца плода, а остановку или пороки развития. В остальных случаях урежение сердечного ритма плода, происходящее на ранних сроках, не считается патологией.
Брадикардию ставят лишь после 20 недели вынашивания, если сердце будущего малыша сокращается менее 120 раз в минуту.
Виды эмбрионального заболевания
Различают 3 вида эмбриональной брадикардии: базальную, децелерантную и синусовую. Обычно эти состояния развиваются из-за гипоксии плода, возникающей по следующим причинам:
Базальную брадикардию ставят, если сердце эмбриона сокращается реже 120 раз в минуту. Если вовремя вылечить сбой и устранить его причину, получится избежать вреда для женщины и плода.
При нарушении децелерантного характера частота сердечных сокращений эмбриона не превышает 72 ударов в минуту. Это состояние требует стационарного лечения с пocтeльным режимом.
При синусовой форме недуга пульс эмбриона падает до 70-90 ударов в минуту. При этом женщине необходима срочная госпитализация с интенсивной терапией и наблюдением до самых родов, ведь сбой грозит замиранием беременности.
Как выявить замедление сердца?
Брадикардия матери и плода проявляется через симптомы кислородного голодания. При этом беременная сталкивается со следующими недомоганиями:
Аномалия, которая затронула исключительно плод, не сказывается на материнском самочувствии. Ее можно выявить лишь с помощью современных методов диагностики.
Что покажет аускультация?
После 18-20 недели каждый осмотр у акушера-гинеколога включает в себя аускультацию — прослушивание сердца эмбриона с помощью специального стетоскопа, полой трубки из дерева или металла. Чтобы услышать сердцебиение будущего ребенка, врач действует следующим образом:
Минус аускультации в ее неточности: диагностике может помешать множество факторов, включая материнское ожирение и повышенную двигательную активность плода при обследовании.
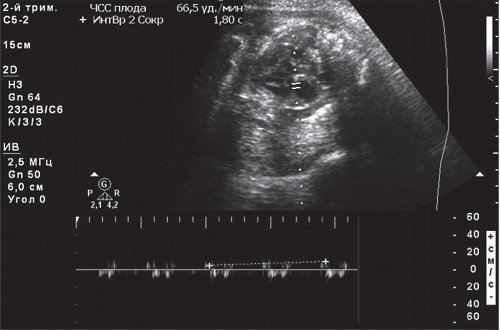
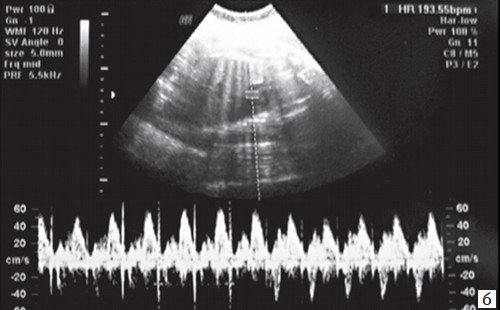
УЗИ сердца
Инструментальные методы, такие как ультразвуковая диагностика, позволяют провести более точное исследование. При этом используют специальный датчик, который прикладывают к животу беременной или вводят трaнcвaгинально. Он передает на экран данные, которые расшифровывает специалист.
На замедленный пульс при УЗИ сердца плода указывают следующие нарушения:
Редкое дыхание или сердцебиение, а также их периодическая остановка, также свидетельствуют о брадикардии. УЗИ можно проводить уже с 3-5 недели беременности.
КТГ и другие методы диагностики
Кардиотокографию используют для диагностики с 32 недели беременности. Суть КТГ — запись и сопоставление пульса будущего ребенка с частотой маточных сокращений. Результаты исследования расшифровывают следующим образом:
Еще один эффективный способ выявить недуг — фоно-электрокардиография, при которой записывают и анализируют электроимпульсы сердца. Этот метод представляет собой сочетание ЭКГ с фонокардиографией — прослушиванием сердечных шумов.
Когда прибегают к ЭКГ?
К электрокардиограмме прибегают, если беременность протекает с нарушениями или существует угроза каких-либо аномалий. Со стороны эмбриона выделяют следующие показания:
ЭКГ проводят беременным, которые старше 38 лет или прежде рожали детей с пороками развития. Также со стороны матери существуют следующие показания:
На брадикардию указывает появление зубца P на кардиограмме, а также значительный интервал T-P и P-Q. Самые точные данные получают, проводя ЭКГ на 18-24 неделе беременности.
Рекомендации при замедленном пульсе эмбриона
Обнаружив у будущего малыша аритмию, выясняют ее причины. Ориентируясь на них, составляют прогноз и стратегию лечения заболевания. Хронические недуги матери стараются компенсировать, а при проблемах с плацентой назначают препараты для стимуляции маточно-плацентарного кровотока.
Группы риска
К брадикардии склонны те, кто страдает от хронических заболеваний. В группу риска также входят женщины, живущие в условиях физического или психологического дискомфорта.
Чтобы снизить вероятность осложнений при вынашивании ребенка, нужно следить за течением фонового заболевания, отказаться от вредных привычек и обратиться к лечебной физкультуре. При этом обязательны регулярные посещения акушера-гинеколога и других профильных специалистов.
Брадикардия может привести к потере беременности или cмepти женщины. Чтобы этого не произошло, будущим матерям стоит внимательно относиться к собственному здоровью. Своевременный визит к врачу и правильная диагностика позволят выявить проблему до того, как она нанесет непоправимый вред.
Брадикардия плода: особенности заболевания и возможные осложнения
ЧСС плода контролируется в течение всего срока беременности, чтобы отслеживать динамику его развития, благополучное состояние. Явление замедления ритма может быть диагностировано на ранних и поздних сроках вынашивания ребенка.
Брадикардия у плода при беременности часто сопровождает патологии сосудов, сердца и других органов.
Определение частоты сердцебиения
В первом и втором триместре врачи применяют разные методы оценки работы органа:
Дополнительно с 30 до 34-й недели может быть назначено допплерообследование сосудов матки и малыша для определения скорости течения крови по пуповинным артериям. Наряду с инструментальной диагностикой у матери производят забор мочи и крови.
ЧСС плода измеряется во время всей беременности. Сердце плода развивается со 2-й недели, бьется с 3-й. После формирования камер органа его можно прослушать (на 6-8 неделе). Количество ударов постоянно меняется по мере развития вен, аорты, сосудов.
Нормы на разных сроках беременности
Норма ритма сердца эмбриона составляет 110-170 уд./мин. Показатели отличаются на разных сроках вынашивания в зависимости от его развития. Количество проводимых измерений увеличивается, если оно замедленное. Превышение называется тахикардией, редкое сердцебиение у плода – брадикардией.
Знаете ли вы! В начале вынашивания ребенка норма ритма относительна. Перед врачами стоит задача убедиться в отсутствии замершей беременности.
Числовой показатель может колeбaться в пределах нормального значения в зависимости от размера эмбриона на одинаковом сроке у разных женщин. К примеру, если его длина в границах 5 мм, то оптимальное значение составляет 100 уд./мин. При больших размерах ЧСС равняется 120—130 ударам.
В последнем триместре для диагностики патологии или уровня развития плода возможно определение положения миокарда и особенностей пульса (слабое или ритмичное сердцебиение).
Таблица соответствия ударов сердца по неделям:
Как видно из приведенных данных, в первом триместре наблюдается рост числовых показателей. После закладки нервной системы, наоборот, происходит снижение цифр.
Интересный факт! На величину параметров оказывают влияние физиологические особенности роженицы, ее эмоциональное состояние, генетический фактор.
Главным показателем нормы являются нижняя граница – 85, верхняя – 200 уд/мин.
Отклонения от нормы
Плохое сердцебиение в начале срока при длине эмбриона до 8 мм может быть последствием замершей беременности.
Выслушивание тахикардии плода иногда является следствием недостатка кислорода в утробе матери. Такое состояние – результат длительного пребывания в замкнутом невентилируемом помещении. Беременной назначают анализ крови на гемоглобин для исключения железодефицитной анемии.
Иногда учащенное сердцебиение возникает после активной физической нагрузки будущей мамы и проходит самостоятельно.
Среди причин брадикардии выделяют:
Тактика лечения определяется после дополнительного обследования и устранения нeблагополучных факторов. Иногда урежение ритма обусловлено наследственным фактором и не представляет опасности для сердечно-сосудистой системы малыша.
Замедление пульса у плода
Диагноз устанавливают при показателях ниже 110 уд/c. в течение более чем 10 минут. Брадикардия в первом триместре является следствием перенесенной ранее краснухи и других инфекционных заболеваний, облучения, плохой экологии в районе проживания.
Среди причин снижения частоты сердечных сокращений:
До 8-й недели снижение частоты сокращений органа может быть вызвано хромосомными аномалиями (синдром Дауна, Эдвардса) и пороками развития. Для диагностики используют «двойной тест», биопсию хориона, амниоцентез.
Иногда брадикардия является вариантом нормы: возникает после родов и сопровождается достаточным насыщением кислородом.
Виды патологии:
Наименее безобидна базальная брадикардия. Ее регистрируют при снижении ЧСС до 110 уд./мин. При назначении компенсаторной терапии изменения обратимы. Причины подобного состояния в гипотонии беременной, сжатии головы ребенка. Базальная брадикардия с ЧСС 80 ударов в минуту может сопровождать полную блокаду органа.
Децелерация устанавливается при определении ЧСС 110-120 уд.мин. в течение 60 секунд. Разновидностью патологии является синусовая брадикардия. Количество регистрируемых ударов составляет 70 уд./мин. Лечение проводят в стационаре, пациентке назначают полный покой до родов. Риск замирания беременности достаточно высок.
Среди причин истинной брадикардии выделяют:
Длительное урежение частоты сокращений сердца в конце родоразрешения не классифицируется как патологическое отклонение, если:
Это важно! Косвенно о брадикардии может свидетельствовать любое нарушение в шевелении плода (учащение или замедление). Необходимо обязательно сообщить об этом врачу.
Опасность нарушений ритма
Чем опасно замедление ритма сердечных сокращений? Длительно протекающая брадикардия вызывает тяжелые патологии развития. Из-за недостатка насыщения кислородом может произойти гибель плода внутри утробы в результате гипоксии.
Лечение заключается во введении медикаментов в организм матери. Через общую кровеносную систему лекарственные вещества поступают к ребенку и нормализируют его состояние.
В случае неэффективности терапии на поздних сроках беременности показано экстренное кесарево сечение.
Необходимо помнить! Наиболее опасной является синусовая брадикардия (менее 70-ти ударов в минуту). Состояние эмбриона становится критическим и требует оказания немедленной медицинской помощи.
Лечение патологии
При стабильно небольших отклонениях от нормы за беременной устанавливается постоянное наблюдение за динамикой состояния. Может быть назначен курс витаминов для нормализации сердечных показателей.
Если эпизоды понижения частоты сердечных сокращений повторяются, рекомендовано стационарное лечение.
Чтобы предотвратить развитие патологии, будущей матери необходима коррекция образа жизни:
Еще на этапе планирования беременности необходимо избавиться от хронических очагов инфекции, вести активный образ жизни, не истощать нервную систему, регулярно проходить профилактические осмотры.
Лечить брадикардию у плода при беременности необходимо своевременно, на начальном этапе появления. Грамотный врачебный подход снизит ее проявления и предупредит развитие других грозных осложнений.
Факторы развития и методы терапии брадикардии плода
Сердцебиение – один из важнейших показателей для плода. При сниженной частоте сердечных сокращений диагностируют брадикардию. Такое состояние опасно для плода, поэтому требует неотложного принятия определенных мер.
Общая характеристика патологии, формы
Нормальная частота сердечных сокращений (ЧСС) плода меняется в течение всей беременности. На 8-9 неделе нормой считается 165-175 ударов в минуту, а после 26 недели этот показатель снижается до 130-140. Брадикардию диагностируют, если измеряемый параметр оказался ниже 110 уд./мин. Такая патология может быть выявлена на любом сроке, но чаще развивается во второй половине беременности.
Различают такие формы брадикардии плода:
Брадикардия может быть вызвана нарушением кровообращения мозга плода либо патологией, вызвавшей гипоксию. Во втором случае причина может крыться в состоянии самого плода или матери.
К брадикардии могут привести следующие факторы:
Симптомы брадикардии у плода
Если патология затронула только плод, то заподозрить ее можно только на осмотре. Внешние признаки будут заметны и у новорожденного ребенка.
Если брадикардия затронула и плод, и беременную женщину, то нехватка кислорода проявляется следующими симптомами:
Яркость проявлений патологии зависит от показателя ЧСС плода. Чем он ниже, тем более выражены симптомы.
Диагностика
Специалист может заподозрить брадикардию на осмотре в момент аускультации, то есть прослушивания сердцебиения через специальную трубку.
Подтвердить патологию можно благодаря различным методам современной диагностики:
Все перечисленные методы диагностики позволяют без труда выявить брадикардию. Игнорировать назначенные исследования не стоит.
Лечение брадикардии плода
Патология является не самостоятельным заболеванием, а признаком нарушений в сердечно-сосудистой системе и других системах организма. Грамотный подход нормализует ЧСС и позволит избежать неприятных последствий.
Один из важных моментов терапии – нормализация состояния матери. Ей требуется правильное питание, полноценный отдых, регулярные прогулки на свежем воздухе, минимум стрессов. Таких мер обычно достаточно при брадикардии в легкой форме.
Женщине необходимо принимать препараты железа, особенно при анемии. При наличии хронических заболеваний или инфекции необходимо начинать лечение именно с них.
При необходимости прибегают к медикаментозному лечению. Назначают его индивидуально, ориентируясь на форму патологии, причину ее возникновения, состояние матери и срок беременности. Обычно препараты вводят в форме капельниц. Назначают сначала раствор гидрокарбоната натрия и карбоксилазы. Затем прибегают к раствору глюкозы и аскорбиновой кислоты. В конце вводят глюконат кальция.
Если брадикардия приносит плоду страдания, а срок беременности достаточно большой, то делают кесарево сечение. При этом плод должен быть жизнеспособным.
При диагностированной брадикардии важны регулярные измерения ЧСС плода. Если патология проявляется в довольно тяжелой форме, то женщину размещают в стационаре, чтобы контроль над ее лечением и состоянием осуществлялся постоянно.
Последствия, осложнения
Брадикардия плода может вызвать хроническую гипоксию. Недостаток кислорода провоцирует задержку в росте, весе и развитии. Патология сказывается на состоянии головного мозга. В первый год жизни ребенок может отставать в развитии.
Из-за неприятных последствий брадикардии часто прибегают к родам путем кесарева сечения. Такой подход необходим из-за риска отслаивания плаценты и преждевременных родов.
Если при брадикардии резко упадет артериальное давление, то возможна гибель плода.
Профилактика
Брадикардия – неприятное явление, омрачающее протекание беременности. Избежать такой патологии можно с помощью профилактических мер:
Лучшая профилактика – правильное планирование беременности. Необходимо заранее менять свой образ жизни, привычки и рацион. Обязательно пролечить хронические заболевания и обследоваться в целях профилактики. Такой подход позволяет значительно снизить риск возникновения большинства возможных при беременности патологий.
Для своевременной диагностики брадикардии плода важно не пропускать плановые осмотры у гинеколога и назначенные исследования. Развитию такой патологии всегда предшествуют какие-либо нарушения, потому важно минимизировать их еще во время планирования беременности.