болят верхние зубы при насморке что делать
Зубная боль при простуде: причины и лечение
Одним из симптомов обычной простуды наряду с высокой температурой, насморком и кашлем, может служить и зубная боль. Абсолютно здоровые, на первый взгляд, зубы могут оказаться источником болезненных ощущений и сигнализировать о проблемах с организмом. Когда возникает зубная боль при простуде, адекватное лечение, назначенное врачом-терапевтом, может быстро избавить вас от этого неприятного симптома.
Прочему возникает зубная боль при простуде
Зубная боль, наряду с головной и ушной болью, может являться симптомом простудного заболевания. Возникает она чаще всего из-за такого явления как возникновение избыточного давления в носовых пазухах. При простуде носовые пазухи воспаляются, а образующаяся в них мокрота блокирует проход, создавая давление, которое приводит к болевым ощущениям. Как только воспаление слизистой снимается – перестают болеть и зубы. Кроме того, при простуде мы часто пьем множество жидкостей, которые содержат кислоту. Она может оказывать вредное воздействие на зубную эмаль и стать причиной болезненных ощущений. Также при насморке у нас с вами довольно ощутимо пересыхает слизистая оболочка рта, а задерживающийся таким образом на ней сахар также способен негативно влиять на зубы.
Зубная боль при простуде: лечение
Итак, мы с вами рассмотрели основные причины, по которым чаще всего возникает зубная боль при простуде. Лечение, назначенное терапевтом, поможет вам как можно скорее выздороветь, а значит, избавиться и от болезненных ощущений во рту. А пока идет процесс выздоровления, вы можете снять зубную боль с помощью одного из проверенных средств в домашних условиях.
Получить консультацию можно в клинике «СТОМАТОЛОГиЯ». Запишитесь на прием по телефону +7 (8342) 308–088 или с помощью формы ниже.
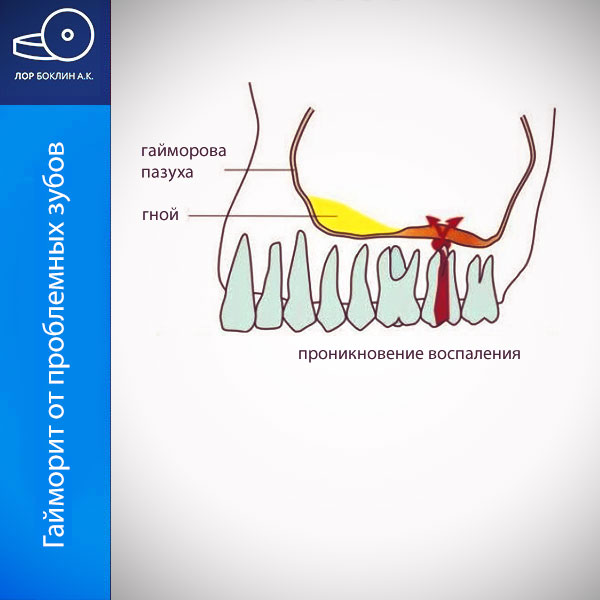
Одонтогенный синусит или гайморит от проблемных зубов
Прием ведет к.м.н. Боклин А.К.
Синуситы, связанные с простудными заболеваниями достаточно частое явление, но причиной развития гайморита могут стать и проблемы с зубами.
Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
К числу частых возбудителей, относятся такие бактерии, как:
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Почему болят зубы при простуде
Многие пациенты жалуются, что болят зубы при простуде. Неприятные ощущения в полости рта вызывает кашель. Единицы дают о себе знать при повышении температурных показателей, при першении в горле или при общей слабости и недомогании. Заболевание простудной природы не только доставляют много хлопот и проблем общему здоровью, но и негативно сказываются на состоянии зубочелюстного аппарата.
Этим должны заниматься опытные дантисты. Необходимо изучить жалобы пациента, провести диагностические исследования, разработать терапевтическую программу. Лечение зубов в Санкт-Петербурге можно провести в клинике ARTE-S. Нужно делать это своевременно, чтобы избежать серьезных последствий.
Могут ли болеть зубы при простуде
Да, могут. Часто это происходит во время эпидемий гриппа, когда ноют все резцы и моляры. У простуженных людей дискомфорт в зубах развивается из-за патологии воздухоносных путей. Нередко, болят верхние зубы при насморке. Это объясняется тем, что воспаленные придаточные пазухи носа находятся по соседству с ротовой полостью. На слизистых тканях формируется мокрота, блокирующая каналы. Это создает добавочное давление, провоцирующее стоматологическую боль. Основные причины болезненности резцов и моляров простудного генеза:
Как снять боль
Лечение подобных недугов комплексное с участием современных лекарственных препаратов и народных средств. Перед приемом любого препарата нужно проконсультироваться с врачом. Ведь грамотная терапия любой болезни отталкивается от провоцирующих факторов.
При температуре рекомендованы жаропонижающие средства, но только тогда, когда ее показатели выше 38, 5 градусов. Неприятные явления для десен и зубов, возникшие на фоне расстройства пищеварения, ликвидирует солевой раствор.
Народные средства
Если простуда прогрессирует и это негативно сказывается на стоматологическом здоровье, поможет народная медицина.
Помните, что своевременная терапия стоматологических заболеваний минимизирует риски осложнений. Обязательно лечение десен при пародонтите. Медикаментозная терапия устранит воспаление мягких тканей вокруг зуба, а народные рецепты помогут предотвратить рецидивы. Обратите внимание на герань. Листик этого лекарственного растения прикладывают к деснам, чтобы унять боль. Кусочком прополиса можно не только убрать дискомфорт, но и воспаления десен.
Лекарственные препараты
Лучшее решение проблемы – посещение дантиста и выполнение его рекомендаций. Если болит горло и отдает в зубы, нужно устранить причины, приводящие к появлению основной болезни. Для этого следует проконсультироваться с отоларингологом. Хороший эффект появляется от лечения зубными каплями. Нужно смочить тампон и приложить к болезненной десне.
Некоторым помогают средства гомеопатии, снимающие неприятные стоматологические ощущения. Несильная простуда зубов хорошо устраняется парацетамолом. Нарастающую боль снимет ибупрофен, обладающий также противовоспалительным действием. Помните, что увеличение дозы препарата приводит к побочным эффектам.
Физиотерапия
Назначаются и физиотерапевтические процедуры с применением токов, тепла, света и прочих физических воздействий. Таким способом лечатся воспалительные болезни десен, проводится восстановление после операций, улучшается кровоснабжение тканей. Когда ломит зубы, физиотерапия снижает болезненные ощущения.
Сегодня широко применяются лазерные технологии, водолечение, электролечение, ультразвук. Все это снижает риск осложнений. Преимущество такой терапии в том, что она не имеет побочных эффектов, зато действует постепенно и мягко. Средняя продолжительность курса – 5 дней. Для обеззараживания активно используется электрофорез с йодом.
Заключение
Для устранения той или иной стоматологической проблемы нужно побороть ее первопричину. Если результат неполный, значит, развился кариоз. Эту болезнь лучше лечить, когда она в легкой форме. Стоимость лечения начального кариеса намного ниже. Своевременное решение проблем позволит сохранить семейный бюджет.
Важную роль играют профилактические противопростудные мероприятия, активный образ жизни, правильное питание. Лечение каждого недуга нужно начинать с устранения провоцирующих факторов. Следует постоянно содержать полость рта в чистоте, по показаниям пользоваться антисептическими жидкостями, солевыми растворами.
Для защиты зубочелюстного аппарата от разных недугов нужно укреплять эмаль. Один раз в 6 месяцев обязательно посещение дантиста с целью профилактического осмотра. Имейте в виду, что даже в момент простуды здоровые зубы болеть не будут.
Взаимосвязь ЛОР-органов со здоровьем зубов
Автор: Стоматолог-пародонтолог Кудзиева Тамара Валерьевна
Нередко пациенты сталкиваются с ситуацией, когда врачи испытывают сложности с постановкой диагноза, в связи с близким расположением тех или иных органов, и пациент вынужден обращаться к смежным специалистам, чтобы избежать неточной постановки диагноза.
Давайте разберёмся, почему часто ЛОР-врач и врач-стоматолог не могут поделить данный диагноз.
Для начала дадим определение и поймем, что такое гайморова пазуха:
Гайморова пазуха – это полостное образование в верхней челюсти, выстланное слизистой оболочкой.
Функцией гайморовой пазухи является согревание и очищение вдыхаемого воздуха. При проникновении инфекции, тем или иным путем, слизистая оболочка пазухи воспаляется, этот процесс и называется гайморитом (синуситом). Пациент, как правило, жалуется на чувство заложенности носа, наличие гнойного экссудата (отделяемая жидкость), головные боли, повышение температуры, боль в проекции пазухи при наклоне головы и пальпации.
Причины для развития синусита могут быть одонтогенные (из-за зуба) и неодонтогенные.
Неодонтогенные причины, чаще всего, связаны с осложнением простудных или вирусных заболеваний, ринитов. С данным диагнозом работает непосредственно специалист по части ЛОР-заболеваний.
Мы же с вами более подробно остановимся на одонтогенной причине синусита:
Как отмечалось выше, причиной развития данного вида воспаления является инфицированный зуб.
Связано это с анатомическими особенностями строения верхней челюсти, так как корни зубов располагаются близко к пазухе или даже непосредственно в ней:
И поэтому, грамотные ЛОР-специалисты, перед началом лечения, обязательно направляют пациента к стоматологу, для исключения одонтогенной причины развития синусита.
Если виной воспаления оказался зуб, стоматологу в первую очередь необходимо оценить целесообразность лечения и сохранения данного зуба. Если перспектива лечения оценивается как благоприятная, то врач стоматолог-эндодонтист проводит качественное лечение корневых каналов, чтобы устранить инфекцию. Перед постоянным пломбированием каналов, возможно, понадобится временное их заполнение, средствами, оказывающими антисептическое действие. И потом уже, увидев, положительную динамику, герметично закрывать зуб. Если же зуб сильно разрушен, или нет возможности прохождения каналов (склероз, сильное искривление, перфорация корня, ложный ход, сломанный инструмент), то такой зуб необходимо удалить.
После устранения причины, через пару месяцев, проводится контрольная компьютерная томография, чтобы убедиться, что пазуха носа начала восстанавливаться.
Важно отметить то, что все пазухи сообщаются между собой, соответственно инфекция из верхнечелюстного синуса, при отсутствии должного лечения, может распространиться по всей системе пазух, что в разы усложняет лечение.
Таким образом, грамотный подход к лечению и своевременное перенаправление к подходящему специалисту, предотвратит постановку неверного диагноза и как следствие, неправильную тактику лечения. А следовательно, сэкономить время и финансы пациента.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.











