болят ступни ног при сахарном диабете что делать
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 36 лет.
Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [1]
Главная причина ДС — это Сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «Сахарный диабет» должен помнить о таком грозном возможном осложнении.
СДС развивается в разной степени и разных формах:
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.
6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.
Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую патологическую последовательность:
Таки образом, при СДС происходит повреждение всех тканей нижней конечности.
В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.
Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Урок 11. Осложнения на ноги
Причины поражения стоп
У пациентов с сахарным диабетом достаточно часто возникают различные патологические изменения стоп, причем даже обычные проблемы (например, мозоли или трещины) могут привести к серьезному осложнению — синдрому диабетической стопы (язва на стопе, гангрена стопы).
Основными причинами развития поражений стоп при сахарном диабете являются:
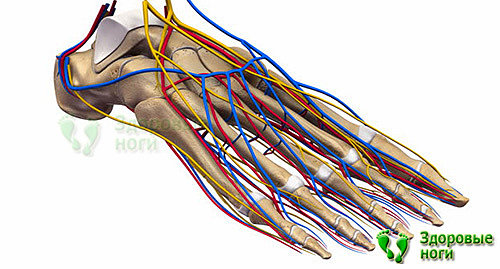
Периферическая нейропатия
С одной стороны, симптомами периферической нейропатии могут быть боль, ощущение ползания мурашек, судороги, с другой — пораженные нервные волокна теряют чувствительность к боли, теплу и холоду, давлению. Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около камина или батареи до тех пор, пока уже не образуется рана.
Деформация пальцев и свода стопы
Поражение нервных волокон может привести к деформации пальцев и свода стопы, что, в свою очередь, также может закончиться язвенными дефектами стоп. Если у вас есть какие-либо изменения: «косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей)
Основными причинами развития атеросклероза при сахарном диабете являются:
Таким образом, для профилактики развития атеросклероза надо контролировать все эти факторы. Основным клиническим симптомом атеросклероза артерий нижних конечностей является возникновение боли при ходьбе — так называемая перемежающаяся хромота, которая проходит через некоторое время после остановки. Если у вас есть этот симптом, вы незамедлительно должны бросить курить. Также необходимо регулярно принимать препараты, контролирующие артериальное давление и снижающие уровень атерогенных липидов в крови. В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток.
При плохом кровообращении ваши ноги могут постоянно мерзнуть. Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде — это может привести к образованию ожогов и язвенных дефектов, поскольку у вас также может быть нейропатия, т.е. вы не будете чувствовать высокую температуру. Лучший способ согреть ноги — носить теплые носки.
Как возникают проблемы с ногами?
Повреждения кожи
Кожа при сахарном диабете становится очень сухой, что может привести к ее шелушению и появлению трещин. Все дело в том, что поражаются нервные волокна, отвечающие за водный и липидный баланс кожи. Повреждения заживают длительно, а кроме того, могут инфицироваться. Вероятность этого особенно велика при высоком уровне глюкозы в крови. Для профилактики трещин и шелушения после ванны ноги тщательно вытирают, уделяя особое внимание межпальцевым промежуткам. Для предотвращения появления трещин необходимо мазать подошвы и пятки увлажняющим кремом, при этом нельзя втирать крем в межпальцевые промежутки.
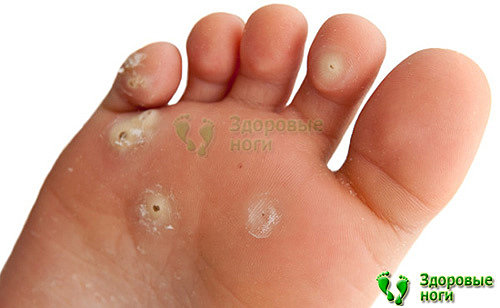
Мозоли и натоптыши
При сахарном диабете мозоли встречаются гораздо чаще и нарастают гораздо быстрее, чем у остальных людей. Это обусловлено деформацией пальцев и свода стопы, а также перераспределением зон высокого давления. Таким образом, мозоли могут являться свидетельством того, что вам необходимы ортопедические корректоры или обувь.
Если своевременно не удалять мозоли, то они будут трескаться и инфицироваться, приводя к развитию язвенных дефектов. Однако самим удалять большие и старые мозоли опасно. Лучше обратиться в кабинет «Диабетической стопы», где опытный персонал при помощи специального аппарата обработает вам ноги.
Ежедневная обработка натоптышей и мозолей с помощью пемзы поможет предотвратить их нарастание, причем лучше всего использовать пемзу после душа или ванны, пока кожа еще влажная. Ни в коем случае нельзя пользоваться бритвенными лезвиями или терками, а также какими-либо химическими растворами — это может привести к повреждению или ожогам и дальнейшему инфицированию. После обработки мозолей пемзой необходимо смазывать их кремом.
Синдром диабетической стопы
Иногда пациенты говорят: «У меня диабетическая стопа», подразумевая, что так называется нога при сахарном диабете. На самом деле синдром диабетической стопы — это очень серьезное осложнение сахарного диабета, проявляющееся наличием язвы на стопе.
Язвенные дефекты чаще всего образуются в местах наибольшего давления: головки плюсневых костей, межфаланговые сочленения при деформации пальцев. Язвенные дефекты на боковых поверхностях стоп чаще всего свидетельствуют о тесной обуви.
Даже если язва никак вас не беспокоит, вы немедленно должны проконсультироваться с вашим лечащим врачом или врачом кабинета «Диабетическая стопа».
В зависимости от состояния вашей язвы, врач:
После заживления язвенного дефекта вы должны соблюдать правила ухода за ногами и при необходимости носить ортопедическую обувь.
Почему болят ноги при сахарном диабете и что делать?
Диабетическая стопа встречается у половины людей, живущих с сахарным диабетом. Это тяжелое осложнение связано с поражением нижних конечностей, которое сопровождается болями и дискомфортом.
С течением времени боли прогрессируют, и если своевременно не начать лечение, то человек может утратить способность передвигаться.
Если при сахарном диабете болят ноги, что делать и как предотвратить появление болей? Расскажем в этой статье.
Какими бывают сильные боли в ногах при сахарном диабете?
Боли в ногах при диабете различают по степени интенсивности, характеру, локализации. Наиболее часто пациенты жалуются на дискомфортные ощущения в ночное время суток, тогда как днем боли, как правило, носят менее выраженный характер. Часто ночные боли сопровождаются таким симптомом как жжение в ногах при диабете.
Локализация болей также бывает различной:
Каждый тип боли, а также ее интенсивность, характер, время появления и локализация свидетельствует о различных причинах ее появления, а значит и способе лечения.
Именно поэтому диагностика диабетической стопы включает в себя подробный опрос пациента об имеющихся симптомах.
Например, покраснение ноги ниже колен при диабете в большинстве случаев говорит о имеющемся воспалительном процессе, а если такое покраснение сопровождается высокой температурой, то есть вероятность развития гангренозной инфекции.
Почему при сахарном диабете болят ноги?
Основными причинами, почему болят и немеют ноги, ступни при диабете являются:
1. Значительное снижение чувствительности стоп.
По этой причине человек часто получает различные травмы ступней, но за счет сниженной чувствительности не ощущает их. Также снижение чувствительности приводит к переохлаждению или перегреванию ног. Часто пациенты жалуются, что горят ноги при сахарном диабете, когда речь идет о банальном перегревании.
2. Проблемы с кровеносными сосудами.
Закупорка кровоснабжающих сосудов конечностей ведет к нарушению кровообращения, боли связаны с недостаточным снабжением мышц кислородом. Появляются пятна на ногах при сахарном диабете, имеющие вид «звездочек», вздутые вены, кожа приобретает синевато-лиловый окрас.
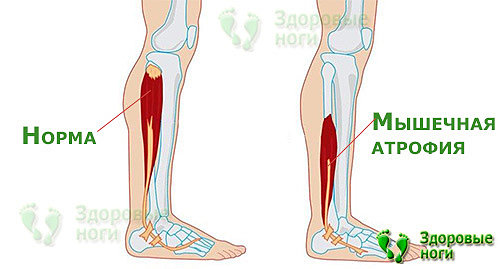
3. Снижение тонуса мышц.
При появлении болей человек старается ограничить свою активность и проводит время в основном в сидячем или лежачем положении. Это приводит к атрофии мышц ног и боли становятся еще более интенсивными.
Безусловно, это не значит, что необходимо вести активный образ жизни при сильных болевых ощущениях, но после прохождения курса лечения и снятия острого болевого синдрома подвижность ограничивать не следует. При этом важно носить правильно подобранную ортопедическую обувь и использовать специальные стельки для диабетиков, разгружающие ноги.
Кликните по картинке ниже, чтобы узнать подробнее о стельках для ног при диабете и заказать их с доставкой на дом или по почте.
4. Наличие мозолей и язв.
Мозоли, ссадины, натоптыши, участки огрубевшей кожи, изъязвления, язвы, грибковые поражения являются причинами болей при ходьбе и в состоянии покоя. Данные симптомы нуждаются в немедленном лечении, которое направлено на подавление инфекции.
5. Лишний вес и пожилой возраст.
Боли в ногах при сахарном диабете: лечение и обезболивание
Лечение болей при диабетической стопе ведется по трем направлениям:
1. Устранение причин, стимулирующих появление болей.
Например, при наличии инфекции прописываются антибиотики, раны и язвы обрабатываются антибактериальными средствами. Симптом почернения ноги при диабете устраняется путем нормализации кровообращения.
Эффективность лечения болей зависит от того, насколько правильно была выявлена причина появления болей и назначено адекватное лечение.
2. Купирование болевого симптома.
Для снижения интенсивность болевых ощущений применяют:
Конкретный способ уменьшения болевых симптомов выбирается исходя из интенсивности и локализации боли.
Например, если горят подошвы ног при сахарном диабете, то снизить дискомфорт помогают ванночки с шалфеем, хвоей или ромашкой, использование кремов с охлаждающим эффектом.
Кликните по картинке ниже, чтобы узнать подробнее о кремах для ног при диабете и заказать их с доставкой на дом или по почте.
3. Восстановление двигательной активности.
Малоподвижный образ жизни при диабете часто связан с проявлением болевых ощущений в процессе ходьбы. Например, болят пальцы ног при диабете, что делать?
Ломота и боли в районе пальцев обычно связаны с ношением неправильной обуви и повышенной нагрузкой на пальцы и плюсну. В этом случае основным принципом лечения будет подбор качественной обуви и ношение разгружающих стелек.
Профилактика болей в ногах при сахарном диабете
Для предотвращения возникновения болей в нижних конечностях необходимо следовать следующим рекомендациям:
При соблюдении всех рекомендаций профилактика появления болей при СДС оказывается очень эффективной. При наличии любых болезненных ощущений необходимо обратиться к подиатру или эндокринологу.
Помните, что боль в ногах при диабете является симптомом серьезных состояний, которые требуют лечения.
В нашем интернет-магазине собраны самые эффективные и современные средства для ног при диабете. Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.
Диабетическая стопа: что делать и как спасти ноги?
Содержание
Синдром диабетической стопы – это тяжелое осложнение сахарного диабета, которое встречается у 10 – 15 % пациентов. Оно включает комплекс патологических изменений: поражение нервов, сосудов, мягких тканей, суставов, костей. Сахарный диабет – хроническая болезнь, которая сопровождается высоким уровнем глюкозы в крови, серьезным нарушением многих обменных процессов в организме.
Им страдает от 4 до 7 % населения в разных странах мира. С каждым годом процент заболеваемости стремительно растет. Сейчас количество больных превышает 420 миллионов человек. Единственный эффективный метод лечения состоит в искусственном поддержании уровня глюкозы в пределах нормы при помощи инъекций инсулина или приема сахар снижающих препаратов в зависимости от типа диабета.
Как диабет влияет на ноги?
Люди, страдающие сахарным диабетом, из-за длительных периодов высокого уровня сахара в крови подвержены развитию разных проблем с ногами. Основные из них это диабетическая невропатия и болезни периферических сосудов, которые имеют опасные последствия для здоровья.
Комплекс нарушений в ногах у пациентов с сахарным диабетом в медицине получил название диабетическая стопа.
Чем больше возраст пациента и стаж болезни, тем выше риск диабетической стопы.
Диабетическая стопа – очень опасное состояние для ног. При ней даже небольшой и совсем нестрашный для здорового человека порез, ранка или натирание кожи обувью может привести к осложнениям. При диабете на ногах часто появляются волдыри или ранки, которые легко инфицируются и долго не заживают.
Виды заболевания
На практике чаще встречаются нейропатическая (66 % случаев) и нейроишемическая формы.
Симптомы
Словосочетание «диабетическая стопа» слышал каждый с диагнозом сахарный диабет. Эндокринолог всегда предупреждает, что это коварная болезнь, протекающая бессимптомно, но чреватая опасными поздними осложнениями. Если не удерживать сахар в норме, диабет неизбежно поражает почки, глаза, ноги. К сожалению, не все понимают, насколько эти осложнения серьезны, пока не столкнутся с ними вплотную.
Очень важно знать первые симптомы диабетической стопы, чтобы сразу начинать действовать.
При отсутствии должного контроля гликемии и лечения на начальной стадии диабетической стопы болезнь быстро прогрессирует.
Признаки диабетической невропатии зависят от того, какие нервы поражены. У некоторых пациентов повреждение нервов не вызывает симптомов.
При поражении крупных нервных волокон отсутствует чувствительность к движениям пальцев, появляются проблемы с удержанием равновесия, патологические изменения в суставах.
Как определить тяжесть поражения стоп?
Людям с «диабетической стопой» нужно минимум раз в год проходить полное обследование, которое включает оценку состояния ног. Ранняя диагностика очень важна для своевременного лечения выявленных проблем. Необходима консультация невролога, хирурга, сосудистого хирурга, подолога. Нарушения в ногах чаще всего развиваются медленно. Важно оценивать состояние в динамике, чтобы выявить минимальные отклонения на начальной стадии.
Подолог проверяет состояние кожи стоп, наличие мозолей, участков гиперкератоза. Проверяет ноги на наличие грибковой инфекции, трещин, деформаций стопы. При необходимости проводит обработку стоп и назначит лечение.
Оценка состояния сосудов
Сосудистый хирург оценивает состояние кожного покрова ног, прощупывает их пульсацию, измеряет давление на подколенной и бедренной артерии. Для более детального анализа кровотока в ногах назначает реовазографию и допплерографию сосудов нижних конечностей. Эти методы позволяют определить скорость и характер движения крови, состояние сосудистых стенок, проходимость сосудов, интенсивность и объем кровотока.
Оценка чувствительности
Невролог проверяет рефлексы неврологическим молоточком, температурную, тактильную, болевую, вибрационную чувствительность ног.
Тактильную чувствительность врач проверяет при помощи простого теста с монофиламентом. Монофиламент – это кусочек нейлоновой нити весом 10 г, закрепленный в удобном держателе. При диагностике его ставят так, чтобы он был расположен перпендикулярно к коже. При этом в момент касания моноволокно должно достичь изогнутого состояния. Врач выполняет касание в определенных точках подошвенной части стопы в течение 1.5 секунд, а затем спрашивает пациента об ощущениях. Если человек не ощущает давление при касании монофиламента, значит, чувствительность ослаблена. И такой пациент принадлежат к группе риска развития ран на стопе.
Вибрационную чувствительность при «диабетической стопе» анализируют при помощи градуированного камертона с частотой 128 Гц. После установки его ножки на определенном участке голени или стопы оценивает длительность ощущения колебаний пациентом.
Болевая чувствительность проверяется путем нанесения покалывающих раздражений иголкой.
Температурную чувствительность определяют тестером «Тип-терм», один конец которого изготовлен из пластика, а другой – из металла. Доктор поочередно прикасается к большому пальцу, тыльной зоне стопы, внутренней лодыжке, коже голени металлической (холод) и пластиковой (тепло) поверхностями. В норме прикосновение этих материалов пациент должен ощущать по-разному.
Самостоятельная проверка
Чтобы самостоятельно оценить чувствительность ног к прикосновениям, вы можете использовать перышко или кусочек ваты. Легко провести им по подошве стопы и проанализировать свои ощущения. Температурную чувствительность можно проверить, если потрогать горячую или холодную воду сначала рукой, а потом ногой и сопоставить ощущения. В норме они должны быть одинаковыми. Если рукой вы чувствуете, что вода горячая, а ногой нет. Это может говорить о потере способности ощущать температуру.
Самодиагностика не дает объективной оценки ситуации, поэтому лучше обратить к врачу и пройти стандартные тесты.
Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.
Лечение
Самое эффективное лечение диабетической стопы – профилактическое. Оно поможет защитить ноги от развития тяжелых осложнений. Главная задача – частый контроль и коррекция уровня глюкозы сахар снижающими препаратами или инсулином. Для проверки сахара крови в домашних условиях удобно использовать глюкометр.
При появлении признаков диабетической стопы (онемение, боль, жжение, бледность, холод) нужно сразу обратиться к врачу. Из препаратов могут быть назначены лекарства для лечения нейропатии, средства, улучшающие кровообращение, обменные процессы, физиопроцедуры.
Если дело дошло до язв и гнойных осложнений, то, как лечить диабетическую стопу, зависит от степени и глубины поражения тканей. Чтобы убедиться, что не заражена кость, врач назначает рентген. При раннем обнаружении язвы на ногах поддаются терапии. Для лечения проводят очистку инфицированных тканей, мертвых частиц, делают забор инфицированной ткани на бак посев для выявления типа возбудителя и определения его устойчивости к антибиотикам.
Антибиотики применяют в виде мазей или уколов. Также назначают перевязки, чтобы рана всегда была чистой и сухой, препараты, ускоряющие заживление тканей и снимающие боль. Пока язва не заживет, человеку показана разгрузка стопы, покой и щадящий режим. Не стоит нагружать больную ногу, так как давление при ходьбе усугубит инфекцию и расширить язву. Чтобы защитить раневую поверхность, врач может назначить специальную обувь, марлевые повязки.
Если язва долго не заживает и есть признаки нарушения кровообращения, показана консультация сосудистого хирурга для решения вопроса о реваскуляризации. Восстановление адекватного артериального кровоснабжения необходимо для заживления ран и устранения очагов инфекции. Для этого применяют шунтирование, стентирование, ангио пластику.
Не поддающиеся лечению инфекции могут потребовать ампутации.
Особенности ухода за диабетической стопой
Декомпенсированный диабет приводит к серьезным проблемам с ногами, но их можно предотвратить или по крайней мере минимизировать. По данным статистики до 85% всех ампутаций из-за диабетической стопы могут быть успешно предотвращены. Для этого нужно постоянно контролировать и держать в норме уровень сахара в крови, правильно ухаживать за ногами, регулярно проверять их состояние самостоятельно и у профильных врачей.
Гигиена
При диабетической стопе очень важно держать ноги в чистоте, ежедневно мыть их. Используйте для этого мыло и теплую воду с температурой в районе 33 – 35 °C. Чтобы проверить, негорячая ли вода перед купанием, сначала попробуйте ее локтем. Когда моете ноги, будьте аккуратны, не совершайте резких движений, используйте мягкую мочалку или губку. Чтобы убрать загрубевшую кожу, аккуратно обрабатывайте зоны, где образуются мозоли, мелкозернистой пемзой. После мытья высушите кожу, промокните ее полотенцем. Особое внимание уделите зоне между пальцами. Для удобства впитайте остатки влаги бумажным полотенцем.
После купания нанесите на кожу ног увлажняющий крем или лосьон, чтобы избежать сухости, шелушения, раздражения и трещин, сделать кожу мягкой и гладкой. Крем должен быть с максимально натуральным составом без химических ароматизаторов и красителей. Не наносите увлажняющее средство в промежутки между пальцами. Избыточная влага там может спровоцировать грибковую инфекцию. Для поддержания в сухости зоны между пальцами обработайте ее тальком или кукурузным крахмалом.
Педикюр
Лучшей процедурой, чтобы привести в порядок ногти и кожу, считается аппаратный медицинский педикюр для диабетической стопы. Он избавит от мозолей, натоптышей, грибка ногтей и других проблем без травмирования тонкой, легкоранимой кожи. Выполнять эту процедуру следует в центрах, где есть подолог.
Никогда не лечите мозоли самостоятельно. При повреждении нервов стопы мозоли могут со временем превратиться в язвы. Обратитесь к подологу, который удалит их безопасным способом и посоветует, как предупредить эти образования в будущем, как ухаживать за ногами самостоятельно.
Как ухаживать за диабетической стопой самому? В домашних условиях можно только аккуратно подстригать ногти по прямой линии. Не закругляйте края ногтевой пластины, так как это приводит к врастанию ногтя. После подстригания сгладьте острые концы пилочкой. При любых проблемах с ногтями сразу обращайтесь к подологу.
Осмотр
При диабетической стопе нужно каждый день осматривать свои ноги. Это поможет обнаружить проблемы на ранней стадии и сразу принять меры. Проводите осмотр в одно и то же время, чтобы это занятие вошло в привычку. Например, каждый вечер перед тем как лечь спать.
Для удобства при осмотре используйте увеличительное зеркало. Если не получается тщательно осмотреть ноги самим, попросите о помощи близких. Если вы заметили что-то подозрительное, сразу обратитесь к врачу.
Обувь и носки
При диабетической стопе важно правильно выбирать обувь и носки. Не ходите босиком, даже дома. Носите носки или тапочки всегда, ведь в любой момент есть риск на что-то наступить голой ногой, получить царапину или порез. Если ноги мерзнут по ночам, надевайте носки и на ночь. Чтобы согреть ноги, не используйте грелку, только теплые носки. Из-за снижения чувствительности стоп есть риск обжечься.
Меняйте носки ежедневно, они должны быть чистыми и сухими. Лучше покупайте специальные медицинские носки для диабетиков. Они изготовлены из натуральных мягких материалов, не вызывающих раздражение. Не сдавливают ногу выше лодыжки, свободно облегают икры, устраняют неприятный запах, хорошо отводят влагу.
Если ноги мерзнут, носить носки рекомендуется все время.
При диабетической стопе ноги всегда должны быть в тепле и сухости. Выбирайте качественную обувь, чтобы они не промокли в дождь и не замерзли зимой.
Обувь должна быть удобной, обеспечивать надежную поддержку и амортизацию для пятки, сводов стопы. Избегайте тесных туфель, высоких каблуков, узких носков обуви, которые сдавливают пальцы ног.
Для выбора обуви, которая точно подойдет, посоветуйтесь с ортопедом. Врач даст свои рекомендации с учетом анатомических особенностей вашей стопы. Если ваши ноги изменили форму, например, при стопе Шарко, вам показаны специальные ортопедические ботинки или вставки для обуви. Вам также могут понадобиться ортопедические вставки, если у вас есть мозоли, косточка на большом пальце, молоткообразные пальцы.
Покупайте новую обувь в конце дня, когда ноги имеют максимальный размер. Так вы обеспечите наилучшую посадку обуви по ступне.
Прежде чем надевать обувь, всегда проверяйте, чтобы там не было мелких камушков или других посторонних предметов. Если ваши ноги сильно потеют, перед надеванием обуви используйте антиперспиранты или тальк, чтобы сохранить ноги сухими. Помните, что лишняя влага способствует развитию грибковой и бактериальной инфекции.
Еще один момент в профилактическом лечении – правильная разгрузка и амортизация ступни. Для этого назначают удобную обувь, специальные стельки. Они снижают давление на ноги, препятствуют формированию натоптышей, появлению натертостей, изъязвлений.
Если у вас были язвы на подошвенной части стопы, то после их заживления может понадобиться специальная обувь. Рубцовая ткань под зажившей раной легко травмируется. Важно защитить ее, чтобы предотвратить рецидив. Специальная обувь позволит перераспределить давление под стопой, уменьшить нагрузку в области бывшего изъявления, перенести ее на участки с неповрежденной кожей, усилить амортизацию под подошвой в местах перегрузки.
Что нельзя делать с ногами при диабете?
Как улучшить кровообращение в ногах?
Для профилактики осложнений диабетической стопы важно поддерживать хорошее кровообращение в конечностях.
Если у вас сидячая работа, старайтесь каждый час вставать и немного ходить. А пока сидите, держите ноги в таком положении, которое не препятствует кровообращению. Для этого слегка расставьте их. Стопы при этом полностью должны быть на полу, шевелите пальцами ног. Если есть возможность, приподнимите ноги, например, поставив их на табурет. Ни в коем случае не сидите со скрещенными ногами в течение длительного времени. Так вы пережимаете сосуды и еще больше снижаете приток крови к стопам.
Большую угрозу ногам приносит курение. Если вы страдаете этой вредной привычкой, обязательно откажитесь. Если не можете бросить самостоятельно, обратитесь за профессиональной помощью к психологу. Курение плохо влияет на всю сердечно-сосудистую систему, снижает приток крови к ногам, способствует закупорке артерий. Ускоряет повреждение мелких кровеносных сосудов на ступнях и голенях. По статистике многие люди с диабетом, нуждающиеся в ампутации, это курильщики.
Когда нужно пойти к врачу?
Выполнение перечисленных рекомендаций, постоянное наблюдение у подолога и хирурга, регулярный медицинский аппаратный педикюр помогут предупредить синдром диабетической стопы не допустить развитие осложнений.
В нашем центре подологии есть специалисты, знающие особенности ухода за диабетической стопой, правила выполнения аппаратного педикюра. Все процедуры проводятся в условиях 100 % стерильности. Мы лечим грибок ногтей, вросший ноготь, мозоли у людей с диабетом. Консультируем по уходу за ногами, подбору обуви, ортопедических стелек. Вы можете доверить нам здоровье ваших ног.
Для записи на медицинский педикюр и консультацию подолога звоните по телефону +7 (985) 489-45-86.