болят кости за ушами что
Как понять, что у вас артроз височно-нижнечелюстного сустава
В 40 % случаев пациенты стоматологов, которые жалуются на боли в челюсти, не знают причины своего заболевания. Иногда дело в кариесе, пародонтозе или пульпите, но порой патология не имеет ничего общего со стоматологией. Как понять, что у вас проблемы с височно-нижнечелюстным суставом?
Височно-нижнечелюстной сустав отвечает за работу челюсти
Что такое височно-нижнечелюстной сустав – ВНЧС
Этот сустав мы используем во время разговора, жевания, зевоты, смеха – очень часто. Вокруг него расположены мышцы и сухожилия, которые обеспечивают движение челюсти в разных направлениях с разными целями.
Проблемы с ВНЧС возникают по многим причинам:
Что представляет собой височно-нижнечелюстной сустав и почему с ним возникают проблемы? Подробно и понятно – в видео:
Актеры и певцы с активной ораторской артикуляцией – в группе риска по артрозу ВНЧС
Как понять, что беспокоит именно ВНЧС: 4 очевидных признака
Если вы чувствуете дискомфорт во время разговора, жевания или зевоты, обратите внимание на такие признаки:
При дисфункции ВНЧС у некоторых пациентов развивается храп
Как диагностируют заболевание
Артроз – не единственная проблема с этим суставом: бывают также артрит, смещение головки, новообразования в тканях. Чем раньше вы обратитесь за помощью, тем проще будет вылечить дисфункцию. Стоматолог направит на обследование к профильным специалистам. При необходимости вам сделают УЗИ или рентген, осмотрят сустав с помощью других методик и порекомендуют лечение.
Тактика лечения
Если артроза нет, но есть дисфункция, тактика следующая:
Если врач определит дегенеративные изменения в хрящевой ткани, будет назначено лечение остеоартроза. С помощью обезболивающих – снимают болезненные ощущения. При необходимости назначают комплекс физиотерапии, например воздействие лазером или ультразвуком. Хорошие результаты дают внутрисуставные инъекции протеза синовиальной жидкости «Нолтрекс», которые восстанавливают функциональность сустава за счет восполнения недостающей смазки.
Артроз ВНЧС успешно лечится внутрисуставными инъекциями «Нолтрекс»
При каких симптомах стоит обратиться к врачу
Чем раньше поставлен диагноз, тем более благоприятны прогнозы. Поэтому обратитесь за помощью, если:
Артроз ВНЧС – явление не очень частое, но достаточно опасное. Под угрозу попадает привычный нам комфорт во время разговора, принятия пищи, другой бытовой деятельности. Чтобы избежать этого, не списывайте тревожные симптомы на усталость и не полагайтесь на «само пройдет»: обязательно находите время на себя и свое здоровье!
Артроз височно-нижнечелюстного сустава (ВНЧС)
Артроз височно-нижнечелюстного сустава – коварное заболевание: человек длительное время не подозревает, что его сустав разрушается. Воспаления нет, боль – так это простуда, коренной зуб ноет, отит… А если и есть некая тревога, то, к сожалению, начинается безрезультативный поход по терапевтам, хирургам, невропатологам. Боль тем временем иррадирует в ухо, висок, затылок. Появляется головокружение и шум в ушах, однако поставить точный диагноз и начать лечение сложно: ранние органические изменения не проявляются как клинически, так и рентгенологически.
Поэтому, даже если сейчас ничего не болит, внимательно прочитайте статью. А если диагноз «Артроз ВНЧС» подтвержден – не паникуйте. Болезнь лечится, главное – делать все правильно.
Что такое артроз ВНЧС
Артроз ВНЧС – болезнь, разрушающая компоненты, образующие сустав (греч. arthron сустав, суффикс оз – разрушение). Сначала разрушается суставной хрящ, затем в суставных элементах возникает:
Затем сустав увеличивается, сдавливает нервные окончания, расположенные рядом. Боль отдает в ухо, затылок, зубы. При движении челюсти появляется специфическое щелканье (окклюзионно-артикуляционный синдром).
Коды МКБ М.19. 0 (1, 2, 8 – меняется последняя цифра)
Причины артроза височно-нижнечелюстного сустава
Этиологические факторы артроза (без чего болезнь не развивается):
Диагноз «артроз ВНЧС» ставят даже детям. У новорожденных болезнь развивается в результате родовой травмы. Дисфункция в суставе из-за различных нарушений прикуса отмечается у 40% детей от 4 до 14 лет, но только у 1% рентген выявляет клювовидный (миогенный) артроз.
В климактерический период вероятность развития артроза из-за эндокринных нарушений повышается. С возрастом возможно развитие старческого, т.е. инвалютивного артроза, когда хрящевая ткань не может восстановиться, усыхает и разрушается.
В зоне риска находятся люди, чья профессиональная деятельность связана с неадекватной нагрузкой на сустав (скрипачи), или страдающие спазмом жевательных мышц (бруксизм).
Симптомы артроза ВНЧС
Первые признаки
Человек может предположить, что у него артроз челюсти, когда после прогулки по врачам и выполнения их рекомендаций боль в затылке, ухе, при жевании, снижение слуха на одной стороне, щелчки и др. – не проходят.
Из-за особенностей строения сустава организм успевает включить компенсаторный механизм, поэтому длительной ноющей боли нет, за счет принимаемых лекарств она успешно исчезает на некоторое время.
Явные симптомы
Явных симптомов (но при этом на 100% также нельзя сказать, что это артроз) всего 2:
Нужно немедленно обратиться к врачу.
Чем опасно заболевание
Артроз ВНЧС – тихий и незаметный, люди живут с болезнью годами, даже не подозревая о проблеме. А зря.
Степени артроза ВНЧС
В РФ принята классификация артрозов по Косинской, в которой учитывается как симптоматика, так и данные на рентгенографии. Однако НВЧС – исключение из правил: сустав «висит», удерживаясь мышцами и связками, и не испытывает сравнимых с другими суставами весовых нагрузок.
Когда на 1 стадии по Косинской происходит суживание суставной щели, одновременно увеличивается давление на челюсти, что приводит к проблемам с зубами, однако сохраняет расстояние. Процесс это постепенный, поэтому на МРТ этот момент можно зафиксировать, но поскольку нет симптомов, свойственных заболеванию в начальной стадии, нельзя однозначно сказать, что это артроз 1 стадии. Только на 2 стадии, когда проявляются симптоматика (боль, асимметрия лица и др.), и больной, наконец, обращается к врачу, ставят диагноз.
3 стадия по Косинской: отсутствие суставной щели, склерозирование, некроз, невозможность открыть рот, жевать и говорить.
Возможные осложнения
Артроз – проблема не только сустава. Компенсаторно, стремясь сохранить жевательную функцию, организм перераспределяет нагрузку, что приводит к выпадению зубов, быстрому их истиранию.
Перенесенные заболевания отразятся синовитом ВНЧС, а дальше воспалительный процесс затронет ухо и нос (со снижением слуха, заложенностью носа с одной стороны), появится головная боль, которая может отдавать в шею, затылок и не прекращаться.
Лицо потеряет симметрию, станет пастозным (кожа на вид рыхлая, мелко-отечная, сероватого оттенка). Питание возможно только через трубочку, уже на второй стадии теряется возможность полностью открыть рот
Обострения
Артроз не артрит, у хронического заболевания нет периодов обострения. Но это не означает, что боль будет одинаково ноющей. Воспалительный процесс (простуда, инфекция, вирус) переходит на сустав с развитием синовита. Появляются отечность, боль, которая может проявиться в любой радиальной точке (от зубов до затылка). Очаг воспаления расширяется, под угрозой ротовая полость, уши, дыхание носом.
Нужно понимать, что рядом расположен мозг. И не стоит ждать, когда некрозированная ткань даст онкологию.
Виды артроза височно-нижнечелюстного сустава
Чтобы лечение принесло результат, важно понимать, что существует несколько видов артроза нижней челюсти.
Деформирующий артроз
Артроз ВНЧС обычно развивается после травмы. Клиническое течение зависит от характера роста и места разрастания остеофитов (в сторону мягких тканей или суставной впадины). Если костное разрастание направлено к мягким тканям, болезнь длительное время протекает бессимптомно. Если остеофит растет в полость суставной впадины, появляется локальная острая боль, возникающая при ограниченном движении челюстью. Щелканье, хруст глухие, иногда появляются хлопающие звуки.
Сустав деформируется с разрастанием мыщелка, возникают изменения в синовиальной оболочке и сопровождаются геморрагическим синовитом. Причина этого – раздражение ВНЧС, вызванное множественным наличием отмерших и отторгнутых хрящевых клеток (внутрисуставный детрит). Синовиальные ворсинки на внутренней оболочке сустава увеличиваются, в них откладывается жир. Изредка они перерождаются, образуя островки костной и хрящевой ткани (метаплазия), которые отделяются от суставной поверхности и образуют внутрисуставные свободные тела.
Вирусные и инфекционные заболевания в этот период воспаляют суставную оболочку, ускоряя разрушение хряща и кости.
Асимметрия лица проявляется не у всех больных с диагнозом деформирующий артроз. Это зависит от компенсаторных возможностей нейромышечного комплекса и от функционального пришлифовывания суставных поверхностей.
Склерозирующий артроз
Склерозированными могут быть не только сосуды. При артрозе склерозируются (костная ткань заменяется плотной соединительной) 2 верхних слоя кости. При этом происходит некоторое уплотнение головки с последующим расширением. Поскольку замена – процесс небыстрый, организм успевает компенсировать изменения. Поэтому болезнь на начальных стадиях проходит незаметно.
Неоартроз (постинфекционный артроз ВНЧС)
Болезнь – следствие острого воспалительного процесса в ВНЧС, при повторных ОРВИ и при присутствующем дисфункциональном синдроме челюсти (вывих, нейромускулярный, окклюзионно-артикуляционный). Протекает бессимптомно. При обострении хронического воспаления отмечают:
На рентгене видны узуры (исчезновение костно-хрящевой ткани), изъяны сочленяющихся поверхностей костей, иногда полное отсутствие мыщелков.
Миогенный артроз ВНЧС
В ортопедии выделяют отдельный вид деформирующего артроза ВНЧС, миогенный. Его отличие: клювовидное костное разрастание на передней поверхности мыщелка.
Миогенный артроз возникает по причине длительного спастического напряжения литеральной (боковой) крыловидной мышцы. Ее средние пучки прикреплены к передне-внутренней поверхности мыщелка и его отростка. Длительный мышечный спазм приводит к нарушению координации мышечных сокращений, костные балки меняют направление, вытягиваются, располагаясь по ходу тяги сухожилия. Если спастическое сокращение мышцы продолжится, кости, образующие сустав, начнут разрушаться.
Отличия от других форм:
Начальные стадии заболевания протекают бессимптомно. Остеофит растет на передней поверхности мыщелка постепенно, не трется о твердые ткани, в мягких образует ложе. В области сустава нарушается питание, на лице может быть небольшой отек, сосудистые сеточки – но очень часто это объясняют усталостью, перегрузками, не обращая внимания на ВНЧС. Болевые симптомы возникают в момент вывиха, подвывиха нижней челюсти. Поскольку движение челюстью в таких случаях атипично, остеофит травмирует мягкие ткани, раздражая нервные окончания – появляется сильная боль (больно жевать твердую пищу), выраженная отечность, щелканье, слабая припухлость и побледнение лоскута кожи (пастозность). В момент открывания рта челюсть начинает смещаться в сторону.
Обменный артроз
Это редкий вид заболевания, возникающий при нарушении солевого обмена в организме. Причина в игольчатых кристаллах мочевой кислоты, оседающих в ВНЧС. У больных сначала поражаются крупные суставы, они долгое время страдают от обменного полиартрита, визуальное проявление которого «подагрические шишки» на суставах.
На рентгенограммах при обменном артрозе мыщелок покрыт белесоватыми игольчатыми, не проницаемыми для рентгена завитками различной формы.
Невралгия затылочного нерва у взрослых: симптомы, причины и лечение
Невралгия затылочного нерва представляет собой недуг неврологической природы происхождения, которое связано с раздражением нервных корешков в затылочной части. Патология поражает пары спинномозговых нервов: малый и большой затылочный нерв. Воспалительный процесс сдавливает и раздражает эти нервы, создавая постоянную боль и ухудшая качество жизни пациентов. Воспаление по степени происхождения бывает первичным и вторичным (на фоне поражений шейных позвонков), а также делится на невралгию большого затылочного нерва и невралгию малого затылочного нерва.
Симптоматика
Признаками воспаления затылочного нерва являются следующие:
Симптомы невралгии затылочного нерва:
Боль может носить постоянный ноющий характер, тупой или жгучий.
Отличительной чертой воспаления затылочного нерва является наличие пусковых триггерных точек. Малейшее давление на них отзывается острой болью, поэтому их необходимо оберегать от воздействия до полного излечения заболевания.
С чем связано заболевание
Причины воспаления затылочного нерва:
Факторы риска заболеваемости
В группу риска невралгии затылочного нерва входят люди, у которых наблюдается:
Осложнения течения
Отсутствие своевременного и адекватного лечения затылочного нерва приводит к ухудшению физического состояния и учащению появления болей, следовательно, ухудшению качества жизни. Среди самых опасных осложнений можно выделить развитие слепоты или кривошеи, а также изменение структуры оболочки нерва. Последнее возможно вылечить только путем нейрохирургического вмешательства.
Методы диагностики
При подозрении на воспаление затылочного нерва проводится:
Инструментальная диагностика основывается на применении МРТ, КТ и рентгенографии.
Обращение за помощью к врачу
Всегда проще избавиться от первопричины заболевания, чем вести длительную борьбу с последствиями. Поэтому при первых признаках воспаления затылочного нерва лечение назначит невролог. В центре Москвы в АО «Медицина» (клиника академика Ройтберга) опытные специалисты окажут вам необходимую помощь в устранении симптомов невралгии затылочного нерва и лечения любого типа и этиологии.
Лечение недуга
Лечение затылочного нерва подразумевает снятие мышечного тонуса, воспалительных процессов и болевых импульсов. Оно имеет несколько направлений:
Важным этапом лечения воспаления является лечение первопричины появления заболевания. Такой комплексный подход к проявленным симптомам и лечению невралгии затылочного нерва приносит максимальный положительный эффект.
Как можно бороться с недугом народными методами
Как лечить невралгию затылочного нерва народными рецептами? Такое лечение происходит дома и направлено на снижение сильного болевого синдрома. Можно применить следующие народные средства:
Профилактика заболевания
Профилактические мероприятия должны носить постоянный характер:
В нашей клинике прием ведут высококвалифицированные неврологи. Записаться к ним вы можете на сайте, по телефону +7 (495) 775-73-60. АО «Медицина» (клиника академика Ройтбераг) расположена по адресу: 2-й Тверской-Ямской переулок, д.10, станция метро Маяковская.
Боль за ухом
Ухо сложно устроенный орган, который состоит из нескольких частей, сама ушная раковина расположена снаружи, и большая его часть спрятана внутри. Расположено оно в височной кости черепа, прямо за ним находиться сосцевидный отросток, вы можете нащупать его. Так почему же возникает боль, мы рассмотрим с вами ниже.
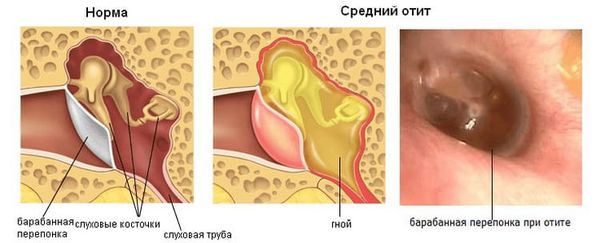
Самая частая причина боли за ухом – воспалительные процессы в среднем ухе- отит.
Он сопровождается часто пульсирующей сильной болью, выделениями и температурой. Боль может ощущаться не только за ухом, но и внутри. При возникновения данных симптомов обратитесь обязательно к врачу, чтобы получить незамедлительное правильное лечение.
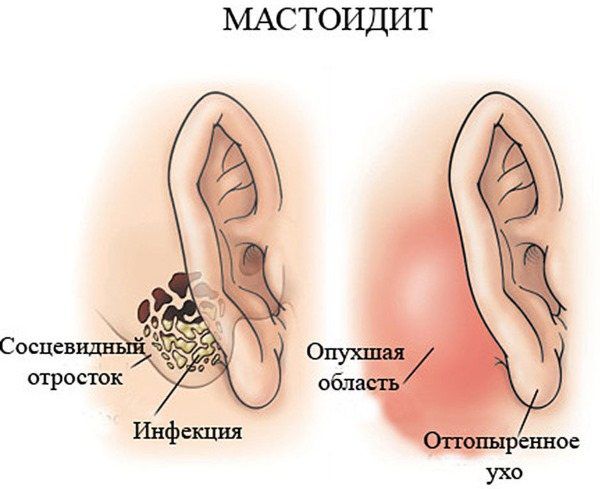
Болеть может именно сам сосцевидный отросток — этоинфекционное заболевание называется мастоидит. Оно сопровождается покраснением, припухлость за ухом, болью при нажатии. Мастоидит может быть и осложнением отита.
Боль за ухом может возникать из-за воспаления лимфатических узлов. Они расположены по всему телу человека и при многих заболеваниях тоже воспаляются и увеличиваются в размерах. В этом случае вы можете обнаружить припухлость и нащупать шишку за ухом.
Безболезненная, эластичная и плотная на ощупь шишка за ухом может быть липомой.
Если болит за ухом, при этом боль тупая и распространяется по всей шеи, то причиной её может быть заболевание позвоночника – остеохондроз.
Если боль за ухом распространяется на лицо, в нижнюю его часть,и при этом у вас нарушается мимика, то причиной может стать воспаление тройничного нерва.
Такой вид боли можетвозникать вместе с зубной, так как нервные окончания тесно связаны друг с другом. При росте зубовмудрости боль также может отдавать за ухо.
Причин почему болит за ухом большое количество, поэтому обязательно обратитесь к специалисту за квалифицированной помощью. В клинике Боли есть два высокопрофессиональных ЛОР-врача. Для записи к ним на прием звоните по номеру телефона: 28-12-12.
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.
Что такое мастоидит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мисюрина Ю. В., ЛОРа со стажем в 18 лет.
Определение болезни. Причины заболевания
Мастоидит (Mastoiditis) — это деструктивное воспаление слизистой оболочки, надкостницы и кости сосцевидного отростка височной кости у взрослых и детей старше трёх лет. Течение болезни может быть острым или хроническим. Классические признаки мастоидита — оттопыренность ушной раковины, боль и выделения из уха.
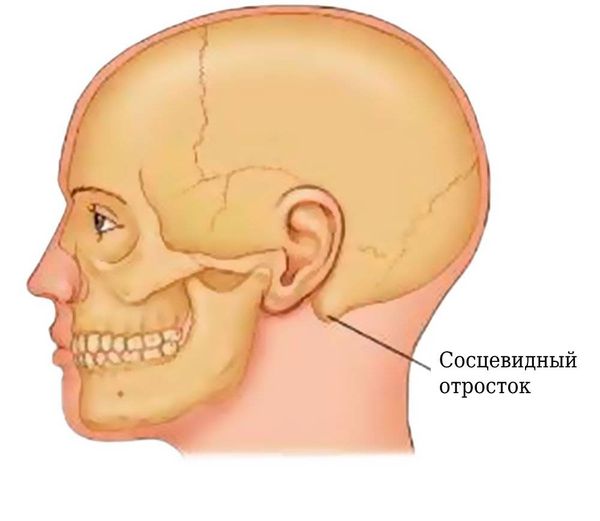
Сосцевидный отросток — это выступ в височной кости черепа, который расположен кзади от ушной раковины. Внутри находятся ячейки, которые разделены костными перемычками.
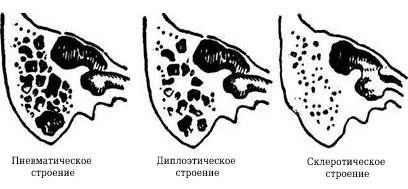
Строение сосцевидного отростка бывает разным. У одних людей ячейки крупные и заполнены воздухом (пневматическое строение), у других ячейки мелкие, и внутри у них костный мозг (диплоэтическое строение), у некоторых ячейки почти отсутствуют (склеротическое строение).
Мастоидит может возникнуть в любом возрасте. Чаще развивается у детей, больше всего случаев приходится в среднем на третий год жизни ребёнка. Особенно мастоидиту подвержены пациенты с пневматическим типом строения сосцевидного отростка.
Причины развития мастоидита и антрита
У детей чаще выявляют пневмококк, у взрослых помимо пневмококка обнаруживают и другие виды стрептококков — пиогенный и зеленящий. Самым агрессивным считается пневмококк, так как он может разрушать кость. В некоторых случаях вместе с бактериальной микрофлорой определяются хламидии и микоплазмы, которые тоже могут стать причиной мастоидита. При хроническом течении чаще встречаются синегнойные палочки и стафилококки.
Средний отит переходит в мастоидит, когда нарушается отток отделяемого из полости среднего уха. Причиной такого нарушения может быть:
2. Травматический мастоидит. Чаще всего развивается после удара, черепно-мозговой травмы или огнестрельного ранения.
Течение мастоидита во многом зависит от таких факторов, как состояние иммунитета, вид и агрессивность микрофлоры, а также сопутствующие болезни: первичный или вторичный иммунодефицит, сахарный диабет, аденоиды, искривление носовой перегородки, полипы носа и др.
При сопутствующих ЛОР-заболеваниях нарушается дыхание через нос, из-за чего ухудшается вентиляция и дренаж среднего уха. Это нарушает микробиологический баланс слизистой оболочки барабанной полости: на ней скапливается секрет, который становится питательной средой для микроорганизмов, численность патогенной флоры увеличивается, и возникает воспаление.
Симптомы мастоидита
Клиническая картина мастоидита индивидуальна, но во многих случаях у пациентов возникают схожие симптомы:
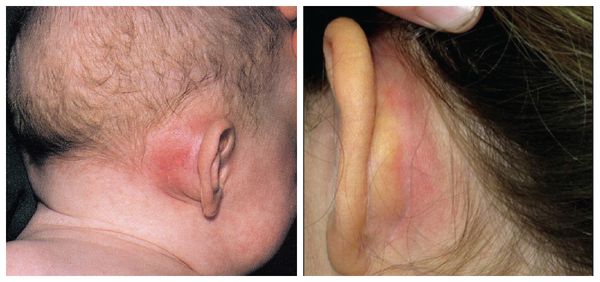
Чаще всего при мастоидите поражённое ухо становится красным и горячим на ощупь, ушная раковина «оттопыривается», а в области сосцевидного отростка появляется припухлость и покраснение.
Патогенез мастоидита
Механизм возникновения первичных мастоидитов связан с попаданием в сосцевидный отросток через кровеносные сосуды возбудителей сифилиса или туберкулёза и возникновением очага специфического воспаления.
При вторичном мастоидите инфекция сначала попадает в барабанную полость, чаще через слуховую трубу из носа и носоглотки. Возникает отёк, инфильтрация (проникновение клеток и жидкости из кровеносного русла в ткани) и воспаление слизистой оболочки среднего уха, слуховой трубы и ячеек сосцевидного отростка. Барабанная полость и ячейки заполняются гнойно-воспалительной жидкостью. Если лечение правильное и назначено вовремя, то воспаление постепенно стихает и пациент выздоравливает.
Если лечение неадекватное или несвоевременное, сформированный гнойный экссудат, стараясь найти выход, прорывает барабанную перепонку. Если этого не происходит или отверстие в барабанной перепонке слишком маленькое, расположено слишком высоко или спонтанно закрылось, гной не выходит. Он давит на слизистую оболочку ячеек сосцевидного отростка. Из-за длительного давления слизистая повреждается и воспаление переходит на костную ткань сосцевидного отростка.
Классификация и стадии развития мастоидита
Стадии развития мастоидита:
Осложнения мастоидита
Воспаление ячеек сосцевидного отростка может привести к опасным осложнениям.
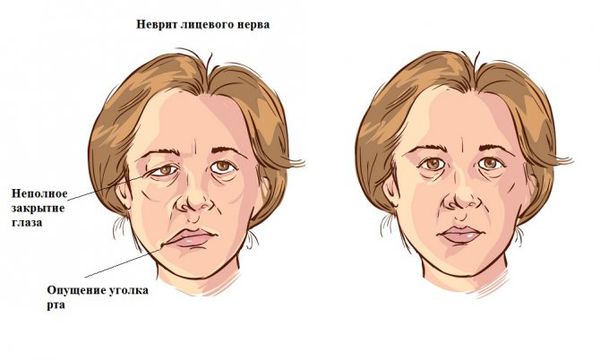
Неврит лицевого нерва и лабиринтит. Когда происходит гнойное расплавление сосцевидных ячеек, эти осложнения обнаруживают чаще всего. Неврит лицевого нерва проявляется параличом мышц лица на стороне поражения: больной не может улыбнуться, уголок рта опускается, из него течёт слюна, при попытке закрыть глаз на поражённой стороне веки смыкаются не полностью. Лабиринтит — это воспаление внутреннего уха, при котором резко ухудшается слух, появляется шум в ухе, головокружение с нарушением равновесия, сильной тошнотой и рвотой.
Орбитальные осложнения. К ним относятся панофтальмит (гнойное воспаление и расплавление всех структур и оболочек глазного яблока), эндофтальмит (воспаление внутри глазного яблока), флегмона глазницы и др. Симптомы: смещение глазного яблока кпереди и нарушение его подвижности, отёк век, их выраженное покраснение, нарушение зрения и местные боли.
Отогенный сепсис. Одно из самых опасных осложнений мастоидита. При сепсисе инфекция через кровь распространяется по всему организму. Состояние сопровождается полиорганной недостаточностью: нарушением работы почек, печени, лёгких, мозга и других органов. Возможен летальный исход.
Диагностика мастоидита
Сбор жалоб и анамнеза
При обращении к врачу пациент с мастоидитом может жаловаться на спонтанные боли за ухом, которые иногда распространяются в висок, темя, затылок, зубы, глазницу, реже боль затрагивает всю половину головы. Может ощущаться пульсация в сосцевидном отростке, шум в ухе и снижение слуха. Также пациентов часто беспокоит повышение температуры тела, слабость и головная боль.
Осмотр
Врач должен обратить внимание на системные и местные проявления. К системным относится лихорадка и плохое самочувствие пациента. Из местных проявлений можно увидеть:
Лабораторная диагностика
Инструментальная диагностика
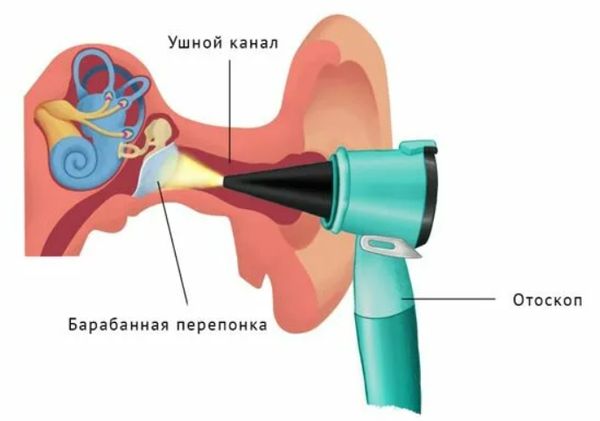
Отоскопия. Это осмотр барабанной перепонки через наружный слуховой проход с помощью воронки Зигле или отоскопа. Исследование безболезненное, проводится без анестезии. С его помощью можно выявить воспаление, перфорацию барабанной перепонки и гноетечение.
Признаком мастоидита при отоскопии является выпуклость задне-верхней части наружного слухового прохода. Также определяется симптом «пульсирующей капли», когда гной выходит через перфорацию в барабанной перепонке синхронно с пульсацией внутренней сонной артерии.
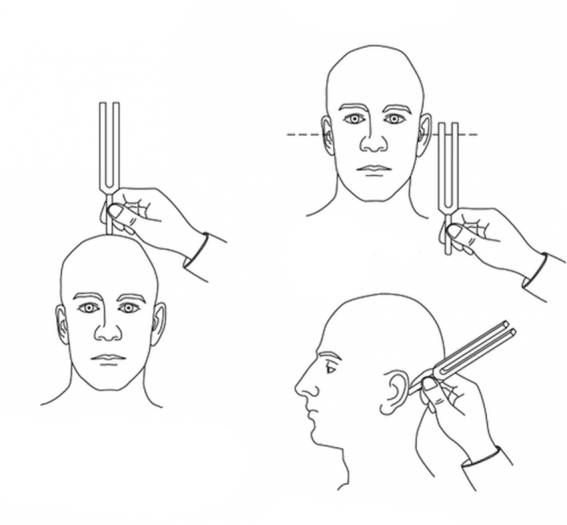
Исследование слуха. Проводится с помощью тональной аудиометрии или камертональных проб, которые помогают определить степень нарушения слуха.
Тональная аудиометрия — это измерение остроты слуха с помощью аппарата. Пациенту через наушники подаётся звук определённой интенсивности: когда больной его слышит, он нажимает на кнопку. Исследование позволяет определить вид и степень нарушения слуха. Его проводят в специально оборудованном кабинете. Объём необходимого обследования определяет сурдолог.
Тональная аудиометрия — субъективный метод, так как зависит от пациента, который может симулировать результат. По этой же причине аудиометрия не используется у детей младше 5–7 лет.
Камертональные пробы — это исследование слуха камертонами, издающими звук высокой или низкой частоты. В зависимости от того, слышит пациент звук или нет и как долго он его слышит, можно предположить вид поражения слуха. Исследование проводится в амбулаторном кабинете, специальная подготовка и анестезия не требуется.
Компьютерная томография (КТ) области сосцевидного отростка. Помогает чётко определить степень поражения ячеек. КТ является наиболее информативным методом обследования, в том числе и у детей.
Лечение мастоидита
Консервативное лечение мастоидита
Консервативное лечение проводится в экссудативной, т. е. начальной, стадии развития мастоидита, когда костные перемычки сосцевидного отростка и надкостница ещё не воспалены и нет осложнений в виде субпериостального абсцесса (гнойного поражения орбиты) и др.
Консервативная терапия подразумевает назначение местных и системных антибиотиков, которые направлены на уничтожение возбудителя. Это обязательный этап лечения. Врач подбирает препарат на основании результата бактериологического исследования, которое выявляет патогенный микроорганизм. До получения результата назначают антибиотик, который активен против самых частых возбудителей мастоидита. Антибиотикотерапию назначают не менее чем на 14 дней. Системное антибактериальное лечение, как правило, парентеральное: рекомендуется вводить препараты внутривенно или внутримышечно.
Также всем показаны противовоспалительные препараты (НПВС). Их назначают, чтобы купировать болевой синдром и снизить температуру.
Дополнительно могут применяться детоксикационные, антигистаминные и иммунокоррегирующие препараты. Чаще всего их применяют, чтобы корректировать сопутствующие патологии (иммунодефицитное состояние, аллергию и др.).
Хирургическое лечение мастоидита
Парацентез (прокол барабанной перепонки). Если барабанная перепонка целая и нет оттока воспалительной жидкости из барабанной полости, проводят парацентез. Прокол нужен, чтобы в дальнейшем промывать ухо и вводить лекарства. Часто после вскрытия барабанной перепонки в разрез устанавливается специальная вентиляционная трубка для дренирования среднего уха.
Парацентез проводится под местной анестезией. После неё пациент самостоятельно применяет ушные капли, содержащие антибиотик или антисептик.
Если ушное отделяемое густое и плохо эвакуируется из наружного слухового прохода, то доктор промывает ухо или чистит его стерильным инструментом (ватником). Нет установленных сроков, когда проводить такой «туалета уха», все индивидуально и определяется врачом. Поэтому так важно после процедуры приходить на осмотры: врач оценивает динамику болезни, выполняет необходимые манипуляции и корректирует лечение. Если динамика отрицательная, возможна госпитализация.
Мастоидотомия. Эту операцию проводят в пролиферативно-альтеративной стадии. Она помогает удалить гнойный очаг и очистить операционную рану. Мастоидотомию выполняют в срочном порядке, иногда без специальной подготовки. В ходе операции обнажается сосцевидный отросток и удаляется поражённая кость.
Послеоперационная рана не зашивается в конце операции, а ведётся открыто и требует ежедневных перевязок. Они болезненны, поэтому проводятся под обезболиванием. Рана закрывается (накладываются швы), когда прекращается отток гноя, возникают признаки заживления (грануляции — разрастание сосудов в виде клубочков) и улучшается слух на больной стороне. Удалить швы можно в амбулаторных условиях без дополнительной подготовки и обезболивания. В среднем лечение мастоидита длится 14 – 21 день.
Лечение антрита
Лечение антрита у новорождённых и грудных детей чаще всего хирургическое, особенно если состояние ребёнка быстро ухудшается. Только на ранних стадиях можно попытаться лечить антрит консервативно или с помощью парацентеза.
У маленьких детей прооперированная область восстанавливается быстрее. Это связано с менее развитой костной структурой вокруг пещеры сосцевидного отростка и меньшим объёмом хирургического вмешательства.
Прогноз. Профилактика
У пациентов со сниженным иммунитетом и пожилых людей внутричерепные осложнения протекают вяло. Поэтому важно при первых симптомах обращаться к врачу. При подозрении на внутричерепные осложнения мастоидита нужны консультации невролога и нейрохирурга.
Профилактикой мастоидита является своевременное и адекватное антибактериальное лечение гнойного среднего отита и заболеваний, которые могут его вызвать. Не следует принимать антибиотики без назначения врача — не все они эффективны против возбудителя воспаления в среднем ухе.