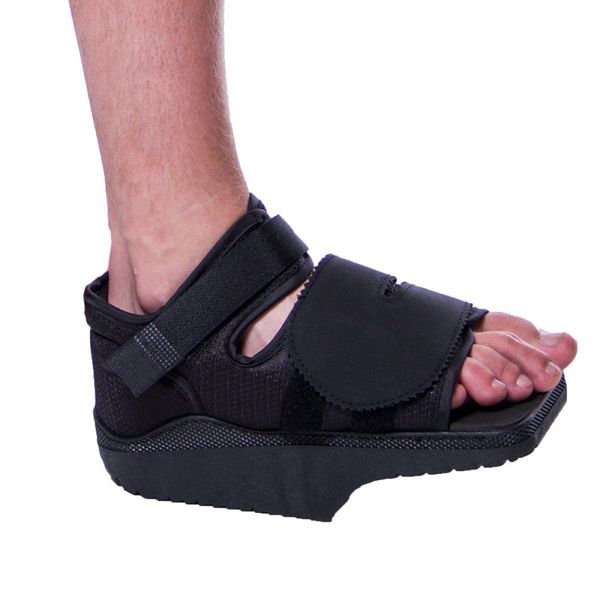
большой палец ноги наползает на другие пальцы что делать
Деформация пальцев стопы больше не проблема
Статистика свидетельствует о том, что заболеваниям опорно-двигательного аппарата подвержено огромное количество людей. Большой процент этих всех болезней приходится на различные патологии суставов ноги.
Факторов, которые могут способствовать развитию этой патологии множество. Наиболее частые причины:
1. Болезни – ревматоидный артрит, атеросклероз, псориаз.
2. Избыточная масса тела – большой вес повышает нагрузку на мышцы и кости стопы, повышая риск возникновения деформаций.
3. Ношение тесной обуви, обуви с узким носком или обуви на высоком каблуке – при ходьбе, на стадии толчка, пальцы в среднем могут удлиняться до 1 см. В тесной обуви пальцам некуда деваться и они естественным образом подгибаются, что приводит к вальгусной деформации.
4. Плоскостопие – у людей с плоскостопием стопа удлиняется, вследствие чего мышцы, отвечающие за сгибание, как бы пересиливают мышцы-разгибатели. Это способствует ещё большему натяжению сухожилий и впоследствии приводит к патологии.
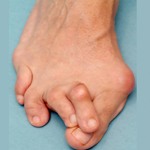
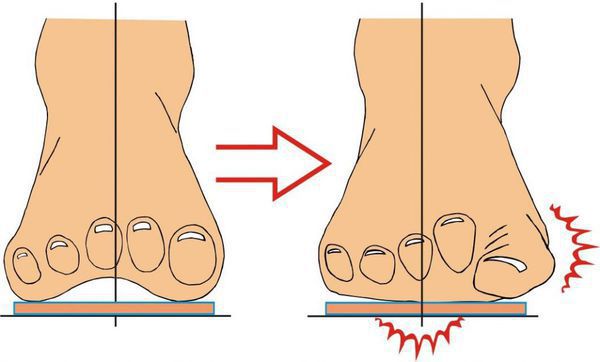
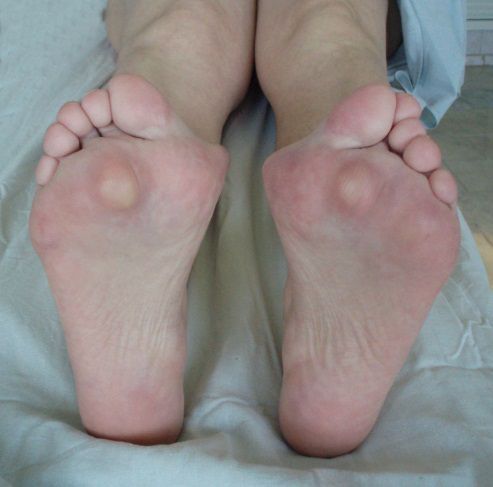
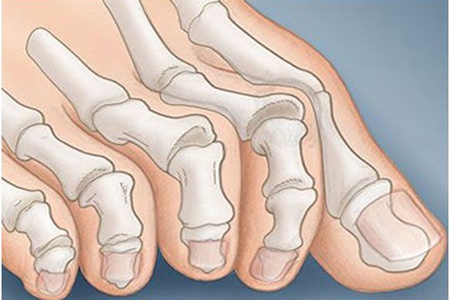
Обычно заболеванию подвержен второй палец стопы из-за вальгусной деформации первого. По сути, первый палец как бы заходит под второй, заставляя его неестественно изгибаться. В этом случае он имеет согнутую фалангу в первом суставе и по форме напоминает молоток.
Процесс ходьбы затрудняется, так как стопа находится в постоянном напряжении.
Кроме того, из-за отсутствия фазы толчка ослабляется отток венозной крови из нижних конечностей. Люди обычно жалуются на болезненные мозоли, которые затрудняют подбор обуви и создают болезненные ощущения при ходьбе.
Молоткообразные пальцы выглядят некрасиво и причиняют больному страдания. Деформации такого рода могут даже изменить походку, что впоследствии негативно отразится на всём опорно-двигательном аппарате.
Обращение к врачу не стоит откладывать, если:
· вы чувствуете, что палец сильно напряжён, вследствие чего распрямить его практически невозможно;
· на большом пальце имеется характерная косточка (шишка), которая мешает нормальному расположению второго пальца;
· во время ходьбы присутствуют болевые ощущения;
· на одном из пальцев появляется мозоль, которая постоянно натирает при ходьбе.
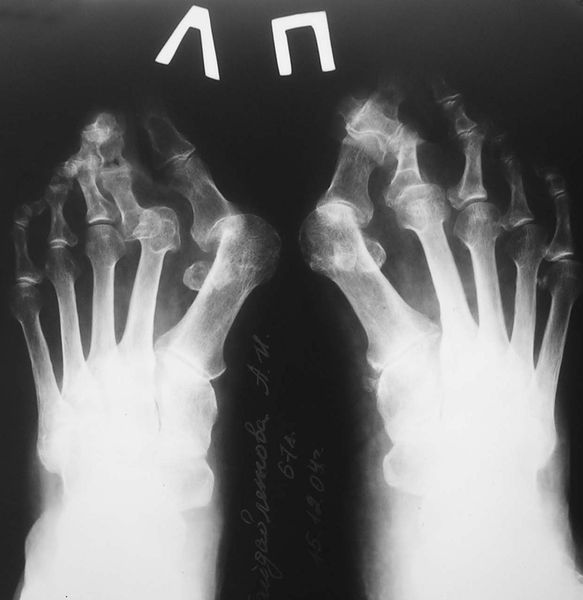
Длительное прогрессирование заболевания затрудняет своевременное лечение и, в большинстве случаев, приводит людей к врачу уже после появления большой мозоли, болезненных ощущений и деформации. Травматолог – ортопед врач высшей категории, кандидата медицинских наук Сергей Истоминсоветует обращаться к специалистам нашей клиники если вы заметили у себя хотя бы одно из перечисленных изменении и симптомов. Для диагностирования молоткообразной деформации обычно достаточно внешнего осмотра и рентгена. Врач-ортопед определит наличие мозолистых образований, их структуру, а также взаиморасположение суставов.
Для более точного определения стадии заболевания, мы назначаем, как правило обзорную рентгенографию.
Рентгеновские снимки позволяют с высокой точностью определить, в каком именно суставе произошло вальгусное искривление.
После сбора диагностических данных назначается соответствующее лечение. Чаще всего терапия комбинированная и на ранних стадиях весьма успешна.
Основные направления консервативного лечения:
1. Больным рекомендуется снижение общей массы тела для уменьшения нагрузки на суставы стоп.
2. Назначаются специальные ортопедические стельки, снимающие нагрузку с проблемных участков. Также существуют специальные стельки с двумя разделителями, позволяющие механическим образом разъединить пальцы стопы при ходьбе. В некоторых случаях хорошо помогают специальные гелевые или марлевые колпачки, которые одеваются непосредственно на деформированный палец и предохраняют его от натирания.
3. Хороший эффект даёт специально разработанная гимнастика для ног.
4. При выраженных болях назначают обезболивающие и противовоспалительные препараты.
Оперативное лечение
На запущенных стадиях болезни вернуть молоткообразные пальцы стопы в нормальное положение становится практически невозможно, что заставляет прибегнуть к оперативному лечению. Операции такого рода в нашей клинике отработаны до мелочей, используются только современные проверенные технологии и качественные расходные материалы.
Если молоткообразная деформация сопровождается вальгусной деформацией, то оба заболевания обычно устраняются в ходе одного оперативного вмешательства.
Реабилитация длится в среднем два месяца. В это время нужно будет носить специальную обувь, которая помогает распределять нагрузку на заднюю часть стопы. Если оперировать обе ноги, то какое-то время придётся ходить с палочкой или с костылями
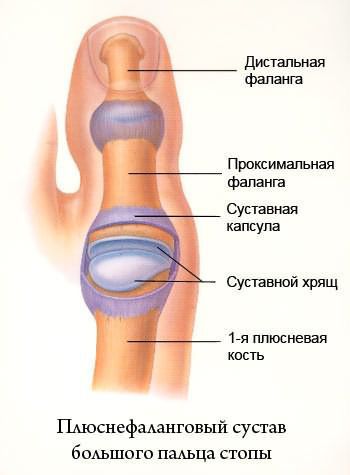
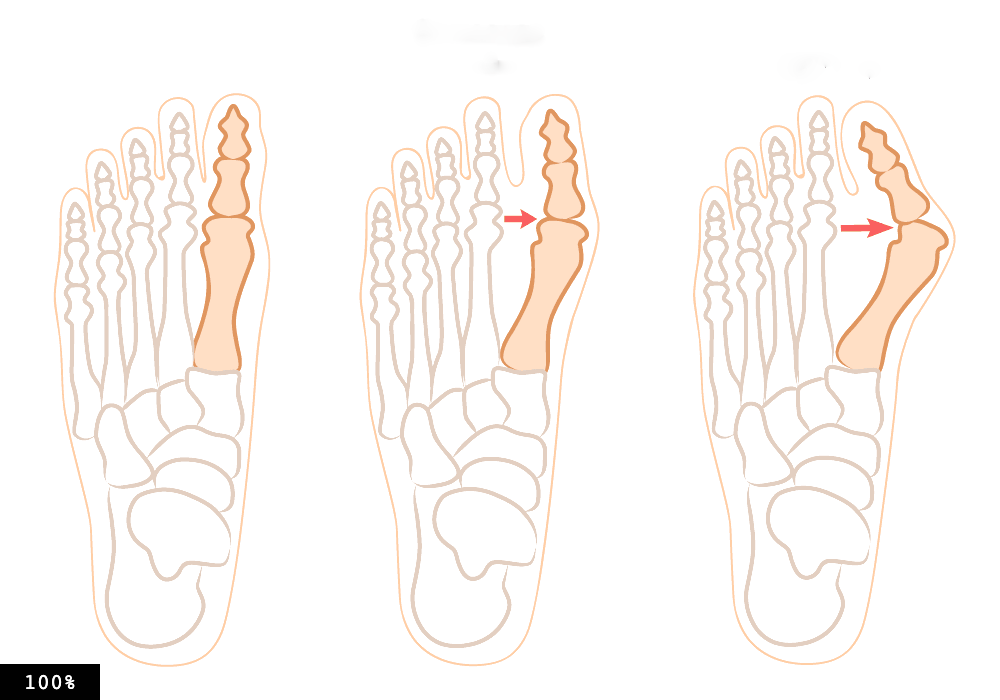
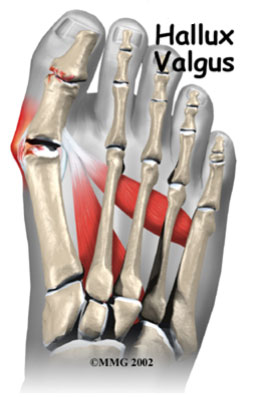
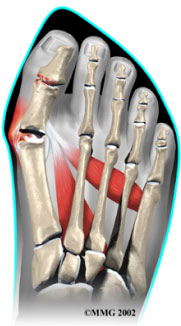
Вальгусная деформация большого пальца стопы (hallux valgus)
К счастью, патология подлежит коррекции. Клиника Ладистен проводит малоинвазивные операции с помощью современных технологий. В результате пациент навсегда забывает диагноз халюс вальгус, а его ноги живут полноценной жизнь ю.
Что такое халюс вальгус (hallux valgus)
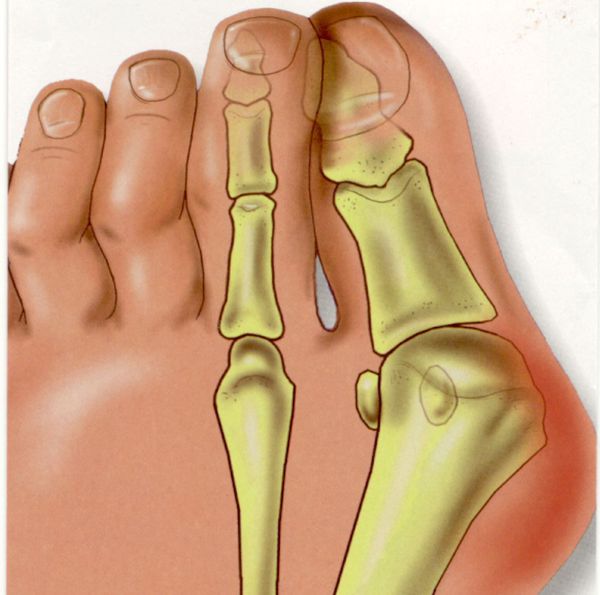
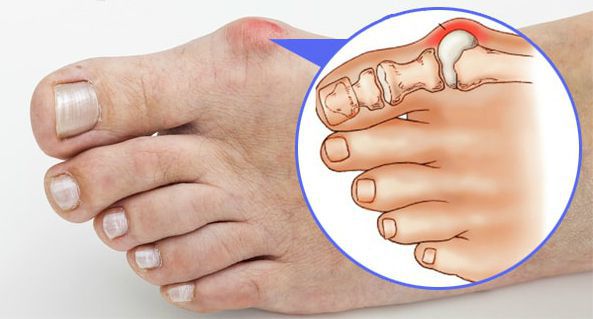
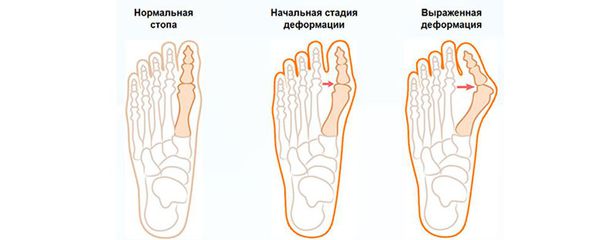
При вальгусном искривлении деформируется сустав большого пальца ноги. Обычно «шишка» появляется на обеих ногах одновременно. Большой палец сильно отклоняется в сторону, загибается к указательному. Его кость отклоняется в противоположную сторону и образует «косточку». Это и есть патология hallux valgus.
Первые признаки деформации заметны не сразу, и дискомфорта они не доставляют. Поэтому дефект остается без внимания на начальных стадиях, когда его еще можно легко устранить. На осмотре врач может заметить небольшой мозоль или натоптыш сбоку большого пальца, это первые признаки развития патол огии.
Причины
Деформация hallux valgus в ряде случаев является наследственной патологией. Если у родителей была «косточка», вероятность того, что она будет у детей, очень высока. Кроме генетики называют такие причины дефекта:
Когда проблема назревает, ее пытаются корректировать консервативными методами – шинами, обувью, массажами, но они не всегда эф фективны.
Симптомы
По мере развития патология hallux valgus дает о себе знать разными симптомами:
Когда болезнь переходит во вторую стадию, большой палец перекрывает указательный, наползает на него. Постепенно он ложится и на другие пальцы. Ходить с таким отклонением чрезвычайно болезненно и сложно.
Как определить
Диагностика патологии hallux valgus
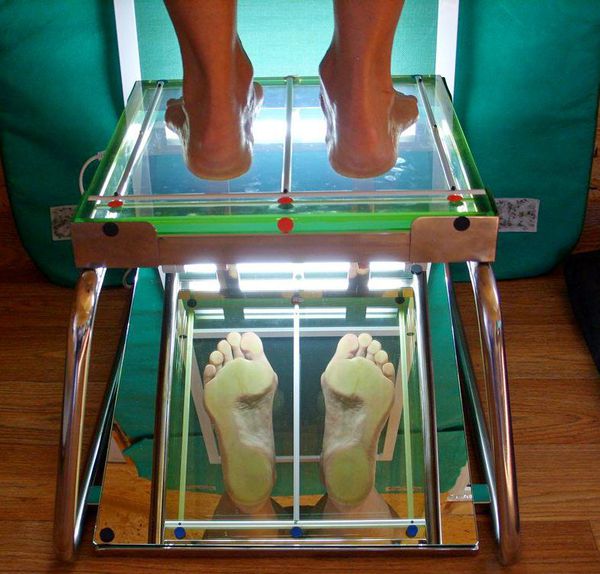
Опытный врач-ортопед может определить начальную стадию вальгусной деформации стопы на осмотре. Подтверждается диагноз hallux valgus с помощью трех исследований: Компьютерная подометрия. Устанавливают размеры стопы продольные и поперечные. Определяют специальные индексы, проводят расчеты. Рентген. Определяют степень патологии и выявляют угол отклонения (начиная от 10 градусов). МРТ. Проводят как дополнительное обследование, чтобы оценить состояние мягких тканей (связок, сухожилий и сумок). Всего существует четыре степени патологии.
Можно ли с этим жить?
С диагнозом hallux valgus живут миллионы людей
Диагноз hallux valgus – не самый тяжелый. С ним живут миллионы людей, многие даже не пытаются исправить его. Если угол отклонения небольшой, он позволяет закрывать глаза на проблему. Но когда, патология разрастается, человек начинает задумываться. Обувь приходится покупать на пару размеров больше, женщина не может носить каблуки, мужчина забывает о стильных зауженных ботинках. И это только эстетические аспекты.
Что грозит в будущем
В дальнейшем может развиться инвалидность и артроз, с которыми жить уже намного сложнее. Поэтому ответ на вопрос выглядит так: «Жить с халюс вальгус можно, но лучше от него избавиться.
Вальгусная деформация большого пальца стопы
Вальгусная деформация большого пальца стопы
Причины
Факторы риска
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения. Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
Симптомы
Диагностика
 История болезни
История болезни
Внешний осмотр
Изменения в движениях в суставе большого пальца:
Кроме того, необходимо обратить внимание на состояние кожи и периферического пульса. Хорошее кровообращение особенно имеет значение если планируется оперативное лечение и необходимо нормальное заживление послеоперационной раны.
Исследования
Рентгенография позволит увидеть степень деформации и может указать подвывих сустава.При необходимости исключения других заболеваний может быть назначено КТ. УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения. Лабораторные исследования назначаются при необходимости исключить ассоциированные заболевания и при подготовке к оперативному лечению.
Лечение
Консервативное Лечение
Лечение вальгусной деформации большого пальца стопы, почти всегда, начинают с подбора удобной обуви, не вызывающей трение или нагрузку. На ранних стадиях Hallus valgus ношение обуви с широкой передней частью может остановить прогрессию деформации. Так как боль, которая является результатом бурсита большого пальца стопы, происходит из-за давления от обуви, лечение сосредотачивается на том, чтобы убрать давление, которое обувь оказывает на деформацию. Более широкая обувь уменьшает давление на бурсит большого пальца стопы. Прокладки для бурсы большого пальца стопы могут уменьшить давление и трение от обуви. Существуют также многочисленные устройства, такие как распорные ортопедические изделия, которые позволяют шинировать палец и изменить распределение нагрузки на стопу.
Медикаментозное лечение и физиотерапия
Возможно применение различных ортопедических изделий ( супинаторов, корректоров пальцев стопы, межпальцевые валики ).Применение ортопедических приспособлений помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения. Индивидуальные стельки помогают корректировать нарушенный свод стопы.
Если же деформация обусловлена метаболическим нарушением или системным заболевание, то необходимо провести лечение направленное на коррекцию основного заболевания с привлечением ревматолога или эндокинолога.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Дистальная Остеотомия
Прокимальная остеотомия
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Деформация пальцев ног
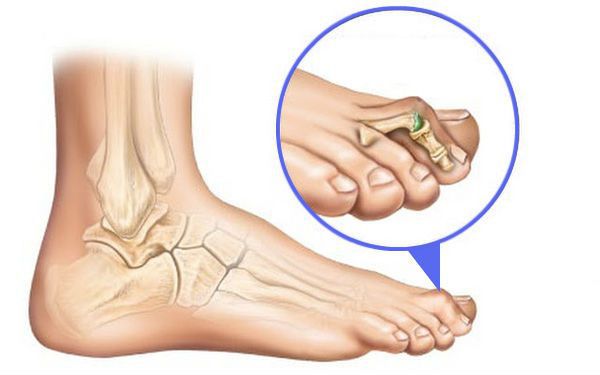
Деформация пальцев ног наблюдается при плоскостопии, аномалиях развития, некоторых воспалительных, дегенеративных, эндокринных, наследственных заболеваниях. Обусловлена отеком, изменением формы, длины, расположения фаланг, перестройкой или разрастанием костей в области сустава. Может быть одно- или двухсторонней, локальной либо распространенной. Часто сочетается с деформациями стопы. Причина патологии устанавливается по данным осмотра, результатам рентгенографии, плантографии, КТ, МРТ, других методик. Тактика лечения зависит от характера выявленного заболевания.
Почему возникает деформация пальцев ног
Травматические повреждения
Деформациями сопровождаются следующие травмы:
Артриты
У больных артритами на ранних стадиях деформация вызывается отеком, затем – изменениями костно-суставных структур пальцев ног. Симптом выявляется при следующих видах артрита:
При неспецифическом инфекционном полиартрите кратковременная деформация на фоне отека выявляется после острых инфекционных заболеваний. Посттравматические артриты развиваются после вывихов и переломов, протекают хронически, поражают один сустав. Хроническое течение также характерно для артритов, обусловленных перегрузкой стоп вследствие лишнего веса, но в подобных случаях наблюдаются не моно-, а полиартриты. Особой разновидностью деформации на фоне перегрузки являются «пальцы балерин».
Врожденные аномалии
Деформации, связанные с изменением количества, формы и размера пальцев ног, нередко сочетаются с аналогичными аномалиями верхних конечностей, включают следующие пороки развития:
Наследственные заболевания
Перечисленные выше врожденные аномалии развития ног могут формироваться изолированно, сочетаться с другими стигмами эмбриогенеза, наблюдаться при следующих наследственных заболеваниях:
В отличие от перечисленных выше патологий, при болезни Олье деформации появляются не внутриутробно, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются либо искривляются, покрываются шаровидными «вздутиями».
Деформации стоп
Из-за перераспределения нагрузки форма пальцев ног изменяется при всех деформациях ступни, в том числе – косолапости, полой, конской и пяточной стопе. Наиболее распространенной деформацией является поперечное плоскостопие, поэтому с данной патологией сопряжены самые известные приобретенные нарушения:
Артрозы
Остеоартроз чаще развивается в пожилом возрасте. Может возникать после травм. Сопровождает другие деформации. Внешний вид пораженных суставов изменяется в течение нескольких лет вследствие костных разрастаний, в период обострений усугубляется отеком из-за воспаления мягких тканей. На фоне артроза I плюснефалангового сустава иногда формируется ригидный большой палец стопы. В этом случае внешние изменения сочетаются с существенным ограничением движений, препятствующим ходьбе.
Нейроостеоартропатия
Развивается на фоне поражения периферических нервов. Наиболее распространенной нейроостеоартропатией является разновидность диабетической стопы – диабетическая артропатия. На начальном этапе деформации провоцируются отеком. В последующем из-за изменения структуры костей и суставов пальцы становятся когтеобразными. В число других патологий, при которых может возникать нейроостеоартропатия, входят:
Локальные инфекции
Панариций поражает ноги реже, чем руки. В остром периоде деформация наблюдается при всех формах патологии, вызывается отеком, скоплением гноя. При глубоких формах панариция (суставном, костном, сухожильном) причиной изменения внешнего вида ноги становится расплавление сухожилий и твердых структур. В исходе нередко формируются обширные рубцы, контрактуры, анкилозы, обуславливающие постоянные грубые деформации.
Диагностика
Установлением причины деформаций дистальных отделов ног чаще занимаются ортопеды-травматологи. По показаниям пациентов направляют к подологам, ревматологам, другим специалистам. В программу обследования могут входить следующие диагностические процедуры:
Лечение
Помощь на догоспитальном этапе
Пациентам с травматическими повреждениями, воспалительными заболеваниями показан покой, возвышенное положение конечности. При травмах к месту повреждения прикладывают холод. При переломах и вывихах осуществляют временную иммобилизацию с использованием шины или специальной повязки.
При отморожениях накладывают многослойную сухую повязку для естественного согревания пораженных участков. Греть ноги в горячей воде или с помощью грелки категорически запрещается, поскольку это может усугубить повреждение тканей. При некоторых патологиях возможно нанесение местных противовоспалительных и обезболивающих и обезболивающих средств.
Консервативная терапия
При травмах осуществляют вправление вывиха или репозицию перелома, накладывают на ногу гипсовую повязку либо фиксируют больной палец к здоровому. В зависимости от особенностей патологического процесса в ходе лечения больных с деформациями пальцев применяются следующие консервативные методики:
Хирургическое лечение
При патологиях, сопровождающихся деформациями пальцев, выполняют следующие операции:
При неправильно сросшихся переломах, остеоартрозе, выраженных контрактурах и анкилозе различного генеза для восстановления функций ступни осуществляют артропластику пальцев.
Что такое вальгусное отклонение 1 пальца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Валеева М. М., травматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Симптомы вальгусного отклонения 1 пальца
На начальной стадии заболевание протекает без симптомов. Позже па циенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется «шишка», которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
Патогенез вальгусного отклонения 1 пальца
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
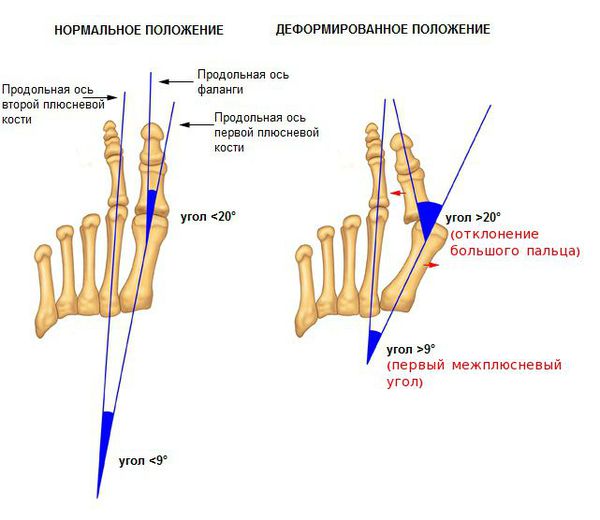
Классификация и стадии развития вальгусного отклонения 1 пальца
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
Осложнения вальгусного отклонения 1 пальца
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление «шишек», иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
Лечение вальгусного отклонения 1 пальца
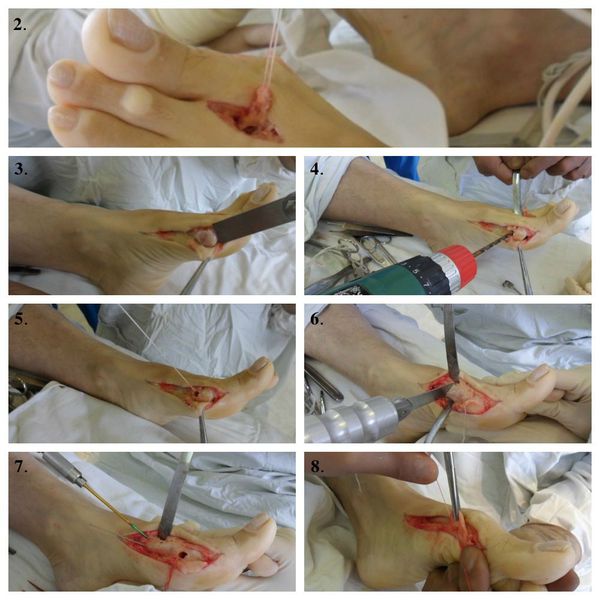
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
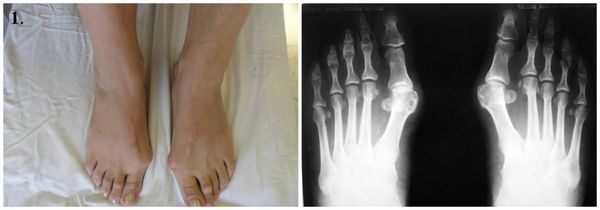
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
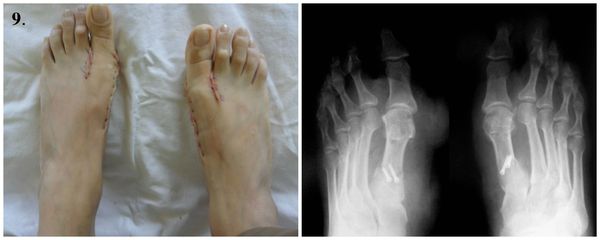
9. Стопы сразу после операции.
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Ш вы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако д о полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно:
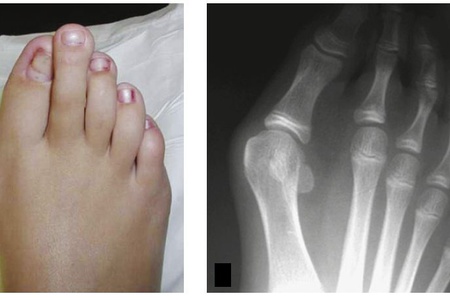
 История болезни
История болезни