боль в ноге после судороги не проходит что делать
Боль и судороги в мышцах — возможные причины и тактика
Многим известны неприятные ощущения в мышцах или же внезапно возникшие судороги.
От этих симптомов хочется избавиться как можно поскорее. Как правило, боли в мышцах появляются в результате физических нагрузок. Но всегда ли это так? Когда боль — всего лишь безобидное физиологическое явление, а когда — признак болезни?
Спазмы мышц — самая распространенная причина появления боли в мышцах. Спазм мускулатуры может развиться по разным причинам. Он развивается остро или длительное время при хроническом перенапряжении. При этом боль может быть тупой, ноющей или, напротив, колющей. Длиться она может как несколько секунд, так и носить затяжной характер.
Самые распространенные причины, которые приводят к стойкому спазму мышц:
Чтобы избавиться от вышеперечисленных неприятных ощущений, прежде всего надо исключить причинный фактор. Следующим шагом должен быть покой исключающий дополнительные физические нагрузки, использование согревающих мазей. В некоторых случаях полезным будет массаж. Однако следует сказать, что иногда проще предупредить и быть готовым к физическим нагрузкам, для этого нужно предварительно выполнить разминочные упражнения, или использовать мазь, эластичные бинты, пояса, бандажи.
Неприятные ощущения в мышцах могут вызывать причины, о которых человек даже не догадывается. Кому придет в голову, что у него болят руки и ноги потому, что в организме — нехватка солей калия или кальция?
А между тем это весьма распространенная причина. Самое неприятное, что нехватка калия может вызывать неприятные ощущения в сердце, ведь сердце — это та же самая мышца. Человек, ходит по врачам, проходит электрокардиографическое и др. обследования. И не согласен с тем, что доктор прописал ему (на его взгляд) несерьезное лечение — «витамины». Недоверие врачу и отказ от приема назначенного препарата исключит возможность получить необходимый комплекс минералов, наладить электролитный баланс, и не будет способствовать исцелению.
Дефицит кальция развивается по разным причинам. Очень часто в период бурного роста организма, во время беременности в периоды гормональной перестройки организма и особенно у людей пожилого возраста. Остеопороз — более катастрофическое и позднее последствие дефицита кальция. Предвестники это банальная ноющая, периодическая боль в мышцах.
Дефицит минералов может быть напрямую связан как с недостатком приема с пищей, а также в результате форсированного метаболизма (распада) у спортсменов и любителей погонять себя в фитнес — клубе, нерегулярный интенсивный физический труд, соблюдение различного рода диет (отказ от приема пищи), с целью – похудеть.
Отсюда понятен способ избавления от проблемы. Обратиться за советом к врачу и, в случае необходимости, пройти необходимое обследование, чтобы подтвердить или опровергнуть предположение дефицита веществ. Так, бесконтрольный прием препаратов может привести к повышенному содержанию минералов, а иногда это хуже, чем их недостаток (особенно это касается калия) и чаще всего достаточно ограничиться приемов продуктов богатых теми или иными веществами не прибегая к приему лекарств.
Болезненные ощущения в мышцах, которые усиливаются при движениях, могут быть вызваны миозитом. Миозит — это воспаление мышечной ткани. При этом боли ноющие, возникающие в руках, ногах, мышцах туловища. Иногда при пальпации мышцы можно почувствовать узелки или тяжи. Миозит возникает по разным причинам. Он появляется в результате травм, перенапряжения мышц, как осложнение после вирусных заболеваний, простуде. Некоторые паразиты, например, трихинеллы, тоже вызывают миозит. Одновременно при паразитарном миозите может развиться лихорадка.
Природу миозита надо выяснять у врача. И только после этого начать лечение.
( состояние организма, вызванное постоянной, а иногда и изнурительнойболью в мышцах ).
Такие боли встречаются часто — некоторые медики даже утверждают, что 75% людей так или иначе встречались с ними. Чаще всего фибромиалгия поражает мышцы плеч, грудной клетки, шеи, затылка, поясницы, бедер. И также часто эти ноющие боли вызывают беспокойство по ночам, бессонницу. Основное отличие фибромиалгии – боль разлита по мышцам, связана с актом движения, вдоха и выдоха. При нажатии в областях дискомфорта можно даже обнаружить наиболее болезненные точки. Боль диффузная – то есть она может появляться и исчезать в одном месте и перетекать на другие участки мышц. Особе место занимает так называема «межреберная» фибромиолгия (невралгия), которая имитирует боль в грудной клетке и нуждается в дифференцировки и кордиолгией (сердечные боли) за которой может скрываться серьезная паталогия.
Вызвать фибромиалгию может нервное и физическое перенапряжение, частые стрессы, травмы, недосыпание, эмоциональное перенапряжение, воздействие холода или сырости, ревматические и аутоиммунные болезни. Интересно, что чаще всего фибромиалгией страдают нервные и мнительные женщины молодого возраста, девочки — подростки. Достаточно понервничать перед экзаменами. А вот у мужчин фибромиалгия чаще возникает из-за нервного или физического перенапряжения. Тяжелые тренировки или аврал на работе — вот основные причины для мужчин.
Лечение фибромиалгий с одной стороны может быть ограничено приемом «валерьянки». С другой стороны может требовать более серьезного подхода к лечению с использованием мазей растирок и таблетированных и инъекционных форм нестероидных противовоспалительных препаратов, коррекцию физических нагрузок.
Простуда, грипп и другие инфекционные заболевания
Многие инфекционные заболевания (можно сказать почти все!) сопровождаются появлением болей в мышцах. Это объясняется тем, что болезнетворные микроорганизмы и вирусы в процессе своей жизнедеятельности в нашем теле вызывают его отравление — интоксикацию организма. А при интоксикации возникают боли в мышцах разной интенсивности. Чем тяжелее протекает простуда, тем сильнее могут болеть мышцы тела.
Обычно спутать мышечные боли, вызванные инфекциями, вирусами с иными трудно. Ведь симптомы самой болезни налицо: температура, озноб, слабость.
И основное лечение — лечение самой болезни: снижение температуры тела, прием противовирусных препаратов, иммуномодуляторы, витамины, противовоспалительные средства, обильное питье и другие лечебные мероприятия, способствующие выведению из организма токсических веществ, вызывающих интоксикацию. Однако появление болей при простых формах простуды могут манифестировать другие сопутствующие болезни и осложнения. Например, появившаяся боль в области грудной клетки может означать начало осложнения – бронхит, плеврит, пневмония и другие серьезные болезни.
Боль после нагрузок
Самая распространённая боль в мышцах. Она появляется после физических нагрузок. Природа ее такова: во время работы в мышце вырабатывается молочная кислота, являющаяся продуктом метаболического обмена работающей мышцы. Чем интенсивнее тренировка, тем больше молочной кислоты вырабатывается. Она раздражает нервные окончания в мышцах и появляется чувство жжения. Процесс этот обусловлен физиологией и необходим организму: кислота ускоряет регенерацию и восстановление мышцы и уничтожает свободные радикалы.
Молочная кислота постепенно выводится из мышцы с током крови. Чтобы ускорить этот процесс, необходимо прибегать к адекватной регидратации (наводнению).
У нетренированных людей и при необычной или очень сильной нагрузке боль в мышцах после тренировки вызывает не только молочная кислота, но еще и микроскопические травмы мышечных волокон. Появляются маленькие ранки в мышцах, что и провоцирует боль спустя часы и дни после нагрузки. В принципе это тоже для организма не является патологией: выделяющиеся гормоны активируют процессы заживления и работу организма, ускоряют метаболизм белков и приводят в конечном итоге к регенерации мышечной ткани. Чего и хотят добиться тренировками спортсмены. Негативные последствия наступают, когда микротравм слишком много. Тогда мышцы истощаются, а не растут, так как регенеративные возможности тоже не бесконечны.
Судороги икроножных мышц
Судороги в ногах хоть раз в жизни, испытали многие. Часто судорогой сводятся мышцы стоп, пальцев, икр. С физиологической точки зрения судороги — это резкое сокращение и спазм мышц, вызванные нарушением кровообращения или физическим напряжением. Частой причиной судороги может быть неудачное движение или монотонные повторяющиеся движения. Такие судороги развиваются у людей, много работающих на компьютере или играющих компьютерной мышью, работающих на ногах, интенсивно тренирующихся.
Ночные судороги могут вызываться проблемами с кровообращением, недостатком кальция.
Частые судороги могут быть вызваны нарушениями обмена веществ, различными эндокринными нарушениями.
Если судороги повторяются часто, то стоит обратиться к врачу и выяснить причину их появления. Если же виной всего лишь перенапряжение мышц и дефицит солей, то достаточно просто нормализовать свою диету и перестать слишком сильно нагружать мышцы.
Боль и судороги — всегда показатель того, что организму что-то не нравится. Чаще всего устранить их причины не представляет никаких сложностей. Достаточно отдыха и полноценного питания.
Ассистент кафедры анестезиологии, интенсивной терапии и экстренной медицинской помощи ГУ «ЛГМУ им. Святителя Луки» Сергей Оберемок
Из-за чего возникают судороги? Что с этим делать?
Проявлений и причин судорог очень много, выглядеть и ощущаться они могут очень по разному – от часто встречающегося «ногу свело» при плавании в холодной воде до неконтролируемого поворота головы, взгляда, потери сознания и судорог во всем теле при эпилепсии.
Автор статьи: врач-невролог, блогер Дарья Демихова
Самые безопасные и доброкачественные спазмы – это спазмы мышц ног:
1. Во сне (ночные крампи ног). При этом, к судорогам в икроножных мышцах могут присоединяться и мелкие мышцы стоп.
Наиболее эффективной помощью считается растяжение мышц пред сном в течение 3 минут с трехкратным повтором и перерывом на релаксацию в 10 секунд, а также отказ от алкоголя и курения перед сном.
Ночные крампи нужно отличать от синдрома беспокойных ног, при котором основное беспокойство вызывают мурашки, ощущуения движения под кожей, нетерпимого желания двигать ногами.
2. Длительной, тяжелой для конкретного человека/спортсмена физической нагрузке, в том числе, беге – во время занятий, или несколько часов после.
Вероятность судорог увеличивается:
Если вам предстоит длительный марафон, занятия мотоспортом, серфингом и др., особенно при температуре воздуха выше 25 градусов, очень важно во время и в первый час после спорта пить не просто воду, а специальные электролитные напитки.
Помимо «спортивных» судорог есть похожая проблема – перемежающаяся хромота у людей с проблемами периферических сосудов. Чаще всего это пожилые люди с нарушением липидного обмена, злостные курильщики. При этом, судороги отсутствуют, появляется только боль в мышцах голени при увеличении физической нагрузки и длительности ходьбы.
3. Инфекционном заболевании с длительным повышением температуры и/или рвотой и диареей.
4. Беременности. Большинство специалистов склоняются ко мнению, что подобные проблемы во 2 и третьем триместре, чаще во сне, связаны с недостатком магния, ограничением соли, длительному присутствию отеков в ногах. ( В данном случае мы говорим о физиологических состояниях и не рассматриваем ситуацию гестозов, повышения давления у беременных, у судорожного синдрома, к которому может привести декомпенсированный гестоз).
5. Переохлаждении, особенно в воде.
Все вышеперечисленные проявления являются физиологическими, но существуют и соматические заболевания-провокаторы:
6. Сахарный диабет, гипотиреоз, проблемы почек, печени, кишечника и тд.
7. Из неврологических причин: дорсопатии, миодистрофии, болезнь Паркинсона, рассеянный склероз и т д.
8. А также прием некоторых лекарственных препаратов:
Другие типы судорог
Обычно возникают при опухолях мозга, посттравматические, при инсультах, эпилепсии:
Такие приступы могут сопровождаться:
Достаточно безопасными являются фебрильные судороги у детей во время резкого подъема или снижения температуры. Они не связаны с эпилепсией (при ночном видео ээг мониторинге отклонений не выявляются), не требуют курсового лечения и самостоятельно проходят к 3-4 годам.
Важно! Обязательно вызывайте скорую помощь, если судороги длятся более 15 минут, повторяются несколько раз в течение суток или наблюдаются только в отдельных частях тела.
Осмотр врача необходим для исключения менингита, энцефалита и инсульта.
Важно! Обязательно запомните и расскажите друзьям:
Что делать, если у прохожего судороги?
Текст носит ознакомительный характер. При любых вышеуказанных проблемах требуется консультация врача.
Боли в области икры: дифференциальный диагноз
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
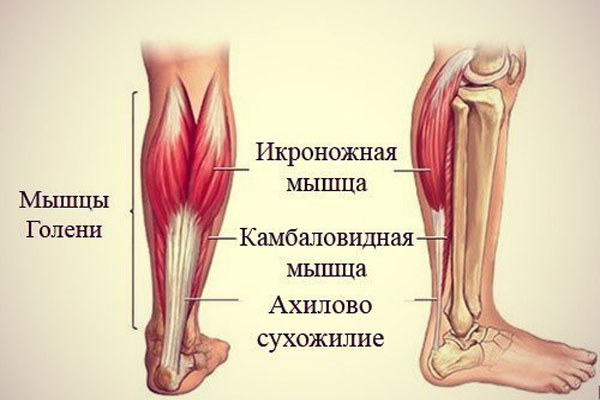
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
Судороги в ногах: причины, что делать, лечение

От чего появляются судороги в ногах
Спонтанные спазмы мышц конечностей могут быть обусловлены особенностями образа жизни и деятельности человека. Благоприятные условия для непроизвольных сокращений возникают в условиях гиподинамии, чрезмерной активности мышц (физической нагрузки, превышающей предел возможностей) или ношения неудобной обуви. Спазмы могут возникать в результате нарушения обмена веществ в мышцах на фоне стресса, переохлаждения, пребывания в неудобном положении.
Следующая причина, с чем могут быть связаны судороги в ногах — это метаболические нарушения в организме. Гипертонус мышц может быть обусловлен нехваткой витаминов и минералов (магния, кальция, калия), истощением (например, на фоне жесткой диеты), обезвоживанием, интоксикацией.
Чаще всего причинами судорог может быть недостаток / дисбаланс Mg2+ (магний), но сдавать анализ крови на содержание магния бессмысленно, так как в крови его уровень поддерживает депо.
Все состояния, которые сопровождаются судорогами в ногах, кроме неврологии, так или иначе связаны с электролитными нарушениями.
Боль в ногах и судороги сопровождают различные состояния:
Лечению подлежат не судороги в ногах, а вызвавшие их причины. Выявить провоцирующий фактор самостоятельно практически невозможно. Если человек сталкивается с болезненными сокращениями мышц регулярно, необходимо обратиться к врачу и пройти обследование.
Что делать, если судороги в ногах беспокоят постоянно

На основании информации, полученной во время консультации, специалист делает предварительное заключение и назначает скрининговое обследование, которое может включать:
По результатам исследований врач устанавливает диагноз. Лечение может назначить терапевт или специалист узкого профиля (флеболог, невролог, кардиолог, эндокринолог).
Как проходит терапия
Чем лечить судороги в ногах, определяет врач после постановки диагноза. Тактика лечения спазмов скелетной мускулатуры зависит от основного заболевания. Если судороги сильные и возникают часто, основная терапия может быть дополнена симптоматическими мерами. Назначают витаминно-минеральные комплексы, миорелаксанты, массаж, ЛФК.
Наиболее распространенной причиной возникновения судорог признаны болезни сосудов ног, а именно, хроническая венозная недостаточность и варикозное расширение вен. При этих заболеваниях назначают комплексное лечение, которое включает:
В тяжелых случаях (на поздних стадиях) варикоза прибегают к хирургическим методам лечения. В современной флебологии отдают предпочтение малотравматичным методам устранения кровотока в патологически измененных сосудах (склеротерапия, лазерная коагуляция и др.).
Что делать, если свело ногу судорогой
Нередко мышцы ног спазмируют в ночное время. Пробуждение от судорог крайне неприятно, поскольку спонтанное сокращение сопровождается болью. Человек способен помочь себе самостоятельно с помощью очень простых манипуляций:

Как предотвратить появление судорог
Эпизодические судороги, связанные с нагрузкой или длительной ходьбой, могут указывать на нарушения в организме. Однако человек в состоянии предотвратить проблемы со здоровьем, если обратит внимание на следующие моменты:
Профилактика судорог ног включает все мероприятия, которые относятся к здоровому образу жизни. Рациональное питание, отсутствие вредных привычек, умеренная активность и полноценный отдых способствуют сохранению здоровья в целом и предотвращают развитие множества заболеваний.
Если в ногах стали появляться судороги, записывайтесь на консультацию в «МедПросвет». Квалифицированные врачи установят причину этого состояния и составят персонифицированную программу лечения и реабилитации.